Vitiligo (witte vlekziekte) is een niet-gevaarlijke huidaandoening die vooral jongeren treft. Het is een pigmentatiestoornis die leidt tot permanente witte vlekken op de huid – voor veel patiënten een mentale belasting. Tot nu toe kan vitiligo niet worden genezen. Maar met de juiste behandeling kunt u voorkomen dat het vordert. Lees hier alles over wetenswaardigheden over vitiligo.

Snel overzicht
- Wat is vitiligo: Niet-besmettelijke, onschadelijke huidziekte (“witte vlekziekte”). Treft vooral jongeren onder de 20 jaar. Soms gepaard met auto-immuunziekten zoals atopische dermatitis, Hashimoto’s thyroiditis of diabetes mellitus type 1.
- symptomen: geïsoleerde of groot ogende witte (gedepigmenteerde) huidpleisters overal op het lichaam of alleen op bepaalde plaatsen (gezicht, handen, voeten). Soms ook witte kleur van het haar dat op de aangetaste huid groeit. Soms jeuk als er nieuwe plekken ontstaan.
- oorzaken: Niet helemaal bekend. Waarschijnlijk auto-immuunziekte. Risicofactoren: genetische aanleg, stress, zonnebrand, huidirritaties.
- behandeling: Geneesmiddelen (cortison, calcipotriol enz.), Lichttherapie (fototherapie), PUVA (psoralen plus lichttherapie), bleken, transplantatie van pigmentcellen (melanocyten). Schokpreventie door stressvermijding en intensieve zonbescherming.
- complicaties: Aanzienlijk verhoogd risico op huidkanker in gepigmenteerde gebieden.
- voorspelling: Niet te genezen, maar gemakkelijk te behandelen. Zonder behandeling vordert vitiligo. Eenmaal gevormde vlekken blijven meestal permanent bestaan. Slechts zelden keren ze alleen terug.
Vitiligo: beschrijving en oorzaken
Vitiligo (Wittevlekkenvirus) is een veilige, niet-infectieuze huidziekte. Het is gebaseerd op een huidaandoening, Kenmerkend voor de ziekte zijn witte vlekken op het hele lichaam of beperkt tot het gezicht, handen en voeten. Ze ontstaan meestal in batches.
In Duitsland lijdt ongeveer een procent van de bevolking aan witte vlekken. Er zijn geen verschillen tussen vrouwen en mannen. Het is opvallend dat de ziekte voornamelijk voorkomt vóór de leeftijd van 20 jaar. Trouwens, een is familiale accumulatie detecteerbaar: bij 30 procent van de patiënten lijdt een ander familielid aan vitiligo. Bovendien ontwikkelen vitiligo-patiënten vaker andere auto-immuunziekten zoals auto-immuun thyroiditis (Hashimoto’s thyroiditis), atopische dermatitis of diabetes mellitus type 1.
Vitiligo: Verschillende soorten
Vertiligo treft vooral jongeren. Afhankelijk van wanneer de witte vlekziekte voor het eerst verschijnt, zijn er twee verschillende soorten:
- De zeldzamer Type 1 vitiligo begint vóór de puberteit. Veel patiënten lijden ook aan atopische dermatitis. Bovendien hebben de jonge patiënten meestal veel moedervlekken (Halo nevi) en soms grijs haar.
- de Type 2 vitiligo begint na de puberteit. Het is goed voor ongeveer 85 procent van alle gevallen van witte vlekziekte. In tegenstelling tot type 1 vitiligo gaat type 2 niet gepaard met verhoogde moedervlekken, atopische dermatitis of grijs haar.
Witte vlekziekte kan ook worden geclassificeerd na de verspreiding van witte vlekken:
- Bij de lokale vitiligo Komt slechts af en toe witte vlekken voor.
- Bij de gegeneraliseerde vitiligo Verschillende delen van het lichaam worden meestal aangetast over een groot gebied. Onder de sub-vormen van de gegeneraliseerde vitiligo is de Vitiligo vulgaris, de meest voorkomende vorm van witte vlekziekte. In dit geval vormen zich op verschillende punten grote gebieden met witte vlekken. Meestal worden de respectieve lichaamszijden parallel beïnvloed (niet-segmentale vitiligo). Aan de andere kant, als de witte vlekken aan één kant zijn beperkt, wordt dit een genoemd segmentale vitiligo, de Vitiligo acrofacialis is beperkt tot gezicht, handen en voeten. Bij de Vitiligo generalis ten slotte is meer dan 80 procent van de lichaamshuid pigmentloos.
Zelden verspreidt de witte vlekziekte zich naar slijmvliezen en hoofdhuid.
Vitiligo: oorzaken
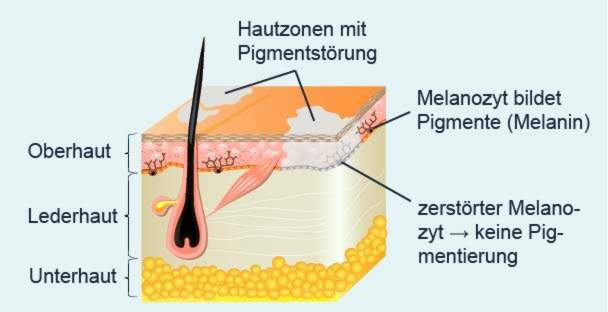
Hoe precies en waarom de vitiligo ontstaat, is nog niet definitief opgelost. Artsen vermoeden dat het een Auto-immuunziekte is: Het immuunsysteem is te wijten aan een verkeerde controle tegen de eigen structuren van het lichaam. In het geval van een witte vlekziekte zijn dit de pigmentcellen (melanocyten) in de huid. De melanocyten produceren het pigment melanine en geven het af aan de omliggende huidcellen. Hoe meer melanine in de huid, hoe donkerder het is.
De vernietiging van de melanocyten bij vitiligo-patiënten voorkomt de vorming van melanine. Dit resulteert in de typische pigmentvrije witte huidvlekken.
Vitiligo: risicofactoren en triggers
Het risico op witte vlekziekte lijkt genetisch geconditioneerd zijn. Deze verbinding suggereert familiale accumulaties. De belangrijkste trigger voor acute recidieven is van toepassing spanningZowel lichamelijke (zoals een infectie) als mentale stress kunnen het ontstaan van meer witte vlekken bevorderen. ook zonnebrand en lokale huidirritatie, omdat ze voorkomen in de context van psoriasis, kan een vitiligo veroorzaken.
Vitiligo: behandeling
Als vitiligo-patiënt kunt u veel voor uzelf doen. Dat zou u vooral moeten doen Stress verminderenomdat het nieuwe stoten kan veroorzaken. Vanwege het verhoogde risico op huidkanker, moet u ook de getroffen delen van de huid aansturen zonlicht Bescherm en gebruik zonnebrandcrème met een bijzonder hoge zonbeschermingsfactor.
Met sterk met betrekking tot cosmetica Net als camo-make-up kunt u de storende lichtvlekken effectief verbergen.
Veel patiënten lijden geestelijk aan hun ziekte. Het kan dan helpen om te communiceren met andere vitiligo-patiënten, bijvoorbeeld in één steungroep, Psychische ondersteuning is ook beschikbaar psychologen bijvoorbeeld als onderdeel van een praattherapie.
Bovendien kunt u uw vitiligo medisch laten behandelen met speciale medicatie en fototherapie.
Vitiligo: medicamenteuze therapie
Aangezien wordt aangenomen dat vitiligo een auto-immuunziekte is, worden medicijnen gebruikt om het immuunsysteem te behandelen. Deze zogenaamde immunosuppressiva zijn bedoeld om de aanval van het immuunsysteem op de pigmentcellen te voorkomen of althans te verzwakken. Worden ongeveer gebruikt Glucocorticoïden (Cortison) en calcipotriol, Beide actieve ingrediënten kunnen als een crème op de huid worden aangebracht. In bepaalde gevallen kan de arts ook het immunosuppressivum gebruiken tacrolimus (als een zalf) voorschrijven.
Vitiligo: fototherapie en PUVA
Als alternatief of als aanvulling kunt u fototherapie ondergaan. Dit resulteert in goede resultaten in de Vitiligo-therapie: de witte huidvlekken zijn gericht met UV-B-licht bestraald op een bepaalde golflengte. Dit zou de groei van pigmentcellen moeten stimuleren.
Nog beter is een combinatie van fototherapie en het actieve ingrediënt psoralen (PUVA = psoralen plus UV-A-licht): de patiënt krijgt eerst psoralen (als tablet, crème of badadditief), waardoor de huid gevoeliger wordt voor licht. Vervolgens worden de huidgebieden die worden beïnvloed door de vitiligo bestraald met UV-A-licht.
Andere methoden van vitiligo-behandeling
Met een zeer sterke, gegeneraliseerde vitiligo die dat kan bleken de huid is de laatste behandelingsoptie: de onaangetaste delen van de huid zijn chemisch gebleekt om hun kleurtint af te stemmen op die van de witte vlekken. Maar let op: het resultaat is niet altijd consistent. Bovendien is het permanent en kan het niet ongedaan worden gemaakt.
Ook een Transplantatie van melanocyten is een mogelijkheid van vitiligo-behandeling. Tijdens het proces stemt de arts de patiënt af met gezonde pigmentcellen, repliceert deze in de reageerbuis en transplanteert ze in de getroffen delen van de huid. Bespreek met uw arts of deze behandeling mogelijk is.
Vanuit een natuurgeneeskundig oogpunt bevelen experts aan Gingko extract voor de behandeling van witte vlekziekte. Volgens studies bevordert het de repigmentatie van de huid bij sommige patiënten.
Vitiligo: symptomen
Typisch voor de witte vlekziekte is de Witachtig (depigmentatie) van de huid: Op min of meer verschillende plaatsen ontstaan vlekken, die slechts zwak of helemaal niet gepigmenteerd zijn (alleen wit). Ze zijn enkele millimeters tot centimeters groot, rond of ovaal. Hun randen zijn onregelmatig, maar onderscheiden zich scherp van de omringende huid. De witte vlekken kunnen ook in elkaar overgaan en zogenaamde kudde vormen.
De witte plekken op de huid kunnen in principe op alle delen van het lichaam voorkomen, van gezicht over Vinger- en polsgewrichten, elleboog, onderarmen en knielen tot aan de geslachtsdelen, Ook de slijmerig kan ook worden beïnvloed ogen en binnenoor.
Bij sommige patiënten verliezen ook de haargroeien op de pigmentvlekken, hun kleur. Bij sommige patiënten is de opkomst van een nieuwe plek te zien jeuk begeleid.
Vitiligo: onderzoeken en diagnose
Als je denkt dat je witte vlekken hebt, is het het beste om er een te zoeken Dermatoloog (dermatologen) op. Deze eerste vraag stelt u gedetailleerd in detail over de uwe medische geschiedenis (Geschiedenis). Mogelijke vragen zijn:
- Wanneer merkte je voor het eerst dat de huid verandert?
- Waar bevinden de spots zich en hoe groot zijn ze?
- Zijn andere familieleden ziek?
- Heeft u andere ziekten (diabetes mellitus, atopische dermatitis enz.)?
- Neem je regelmatig medicijnen?
- Had u vóór het begin van de ziekte een ernstige zonnebrand opgelopen of had u andere huidziekten of irritaties?
Vitiligo: lichamelijk onderzoek
Na het anamnese-interview zal de arts u onderzoeken: hij onderzoekt de huid helemaal. Idealiter fotografeert hij de getroffen huidgebieden om het verloop van de ziekte later te begrijpen.
Bovendien overweegt de arts de witte plekken op de huid met behulp van een speciale UV-lamp, de zogenaamde Wood’s licht (Golflengte: 364 nm). In dit licht lichten de vitiligo-vlekken wit-geel op.
Om de diagnose te garanderen, kunnen gezonde delen van de huid mechanisch worden geïrriteerd met een houten stok. Als het inderdaad de witte vlekziekte is, ontwikkelen zich nieuwe pigmentvlekken op het geïrriteerde gebied. Dit effect is onder de naam “Koebner fenomeen” bekend.
Vitiligo: verder onderzoek
Bij vermoede vitiligo is meestal nog steeds de bloed getest op specifieke antilichamen (zoals totaal IgE, anti-nucleaire antilichamen = ANA). Schildklierniveaus worden ook bepaald omdat witte vlekziekte vaak wordt geassocieerd met thyroiditis (Hashimoto’s thyroiditis). De diabetes lijkt ook dichter bij de arts – diabetes is een andere mogelijke bijkomende ziekte bij vitiligo.
Als de laboratoriumwaarden afwijkingen vertonen, volgt verder onderzoek ter verduidelijking.
differentiële diagnose
De verschillende onderzoeken zijn niet alleen voor vitiligo-diagnose. Ze helpen ook andere aandoeningen uit te sluiten die soortgelijke huidveranderingen kunnen veroorzaken. Deze zogenaamde differentiële diagnoses van witte vlekziekte omvatten andere pigmentaandoeningen en huidziekten zoals bepaalde vormen van moedervlekken (nevus depigmentosus, nevus anemicus), piebaldisme, hypomelanosis guttata en pityriasis versicolor alba.
Vitiligo: ziekteverloop en prognose
Witte vlekziekte is een chronische ziekte die onbehandeld vordert. Eenmaal gevormde vlekken blijven meestal permanent bestaan. Slechts zelden ontwikkelen ze zichzelf. Verdere terugvallen kunnen worden voorkomen door een consistente behandeling van de vitiligo, Een remedie is momenteel niet mogelijk.
Verdere informatie
Self-help:
- Duitse Vitiligo Bund e.V.
- Duitse Vitiligo Club e.V.