Meningitis is een ontsteking van de hersenvliezen. Meestal wordt het veroorzaakt door virussen. Zeldzaam, maar veel gevaarlijker is een meningitis veroorzaakt door bacteriën. Het moet zo snel mogelijk worden behandeld! Bacteriële meningitis kan zich binnen enkele uren tot een levensbedreigende noodsituatie ontwikkelen. Lees alle belangrijke informatie over meningitis: symptomen, oorzaken, diagnose, behandeling en prognose!

Snel overzicht
- Wat is meningitis? Een ontsteking van de huid rond de hersenen – niet te verwarren met encefalitis. Beide ontstekingen kunnen tegelijkertijd optreden (als meningoencefalitis).
- oorzaken: De meeste virussen (TBE-virussen, coxsackievirussen, herpesvirussen, enz.) Of bacteriën (pneumokokken, meningokokken, enz.). Zelden zijn andere pathogenen (zoals schimmels, protozoa), kankers of ontstekingsziekten (zoals sarcoïdose) de oorzaak van meningitis.
- Tekenen en symptomen: griepachtige symptomen (zoals hoge koorts, hoofdpijn en lichaamspijnen, misselijkheid en braken), pijnlijke nekstijfheid, gevoeligheid voor licht en licht, mogelijk vertroebeling van bewustzijn, bewustzijnsverlies, mogelijk neurologische tekorten (zoals spraak- en loopstoornissen) evenals epileptische aanvallen.
- diagnose: Medische geschiedenis (medische geschiedenis), lichamelijk onderzoek, bloedtest, verwijdering en analyse van zenuwwater (CSF), computertomografie (CT), magnetische resonantiebeeldvorming (MRI)
- behandeling: Voor bacteriële meningitis-antibiotica en mogelijk dexamtheson (een cortison). Bij virale meningitis symptomatische behandeling (medicatie tegen koorts en pijn) en mogelijk virale medicijnen (antivirale middelen).
- voorspelling: Zonder behandeling kan meningitis binnen enkele uren levensbedreigend worden, met name bacteriële meningitis. Maar als het vroeg wordt behandeld, kan het vaak worden genezen. Sommige patiënten lijden echter permanente schade (zoals gehoorbeschadiging).
Meningitis: symptomen
Over het algemeen veroorzaakt het begin van meningitis symptomen die vergelijkbaar zijn met die van griep. Deze omvatten bijvoorbeeld hoge koorts, hoofdpijn en lichaamspijnen, misselijkheid en braken.
In de verdere cursus doet men mee pijnlijke nekstijfheid (menigismus) toegevoegd. Het is een heel typisch meningitis-symptoom: de hersenvliezen zijn (in tegenstelling tot de hersenen) uitgerust met pijnreceptoren. Ontsteking en irritatie, zoals meningitis, zijn daarom pijnlijk. Bovendien wordt de nek stijver. De pijn is vooral merkbaar in hoofdbewegingen, omdat de hersenen en ruggenmerghuiden licht zijn uitgerekt. Het doet het meest pijn wanneer de kin naar de borst wordt geleid. De pijn maakt ook de nekspieren gespannen. Dit versterkt de nekstijfheid.
Hersenmembranen en de hersenen zelf kunnen ook tegelijkertijd worden ontstoken. Deze combinatie van meningitis (meningitis) en encefalitis (encefalitis) wordt meningoencefalitis genoemd.
Het volgende is een overzicht van alle belangrijke symptomen van meningitis bij volwassenen:
|
Meningitis: symptomen bij volwassenen |
|
pijnlijke nekstijfheid (meningisme) |
|
koorts |
|
hoofdpijn |
|
uitgesproken malaise met lichaamspijnen |
|
verhoogde lichtgevoeligheid van de ogen (fotofobie, fotofobie) |
|
verhoogde geluidsgevoeligheid (fonofobie) |
|
Misselijkheid en braken |
|
rugpijn |
|
Verwarring en duizeligheid |
|
mogelijk duizeligheid, gehoorstoornissen, epileptische aanvallen |
Meningitis: symptomen van bacteriële meningitis
Meningitis-symptomen zijn vooral ernstig bij bacteriële meningitis: Binnen enkele uren kunnen de eerste milde symptomen enorm verergeren en zelfs tot de dood leiden! Daarom is het van vitaal belang om de tekenen van bacteriële meningitis vroeg te herkennen en de arts te waarschuwen.
De eerste symptomen van meningitis verschijnen hier twee tot vijf dagen (in meningokokken ongeveer twee tot tien dagen), na besmet te zijn geraakt met de bacteriën. Het begint net als bij andere vormen van meningitis niet-specifieke, griepachtige klachten, In de loop van uren of een paar dagen kan een zeer acuut klinisch beeld ontstaan. De slachtoffers hebben meestal ernstige hoofdpijn, extreme nekstijfheid en koorts, ook neurologische tekorten zijn mogelijk, bijvoorbeeld een bewustzijn troebelheid en onduidelijke spraak.
complicaties
Een mogelijke complicatie van meningokokkenmeningitis is “septikemie” (sepsis): de bacteriën overweldigen het bloed van de patiënt in grote aantallen. In ernstige gevallen kan dit zijn meningokokkensepsis (Meningitis sepsis) de zogenaamde Waterhouse-Friderichsen syndroom ontwikkelen (vooral bij kinderen en mensen zonder milt):
De meningokokken dragen op hun oppervlak schadelijke suikerketens (endotoxinen). Wanneer de bacteriën uiteenvallen, komen deze gifstoffen in grote hoeveelheden in het bloed terecht. Dit veroorzaakt een ongecontroleerde bloedstollingsreactie in het lichaam: het vormt zich talloze stolsels (Trombi) die kleinere bloedvaten kan verstoppen. Bovendien vanwege de enorme stolselvorming die nodig is voor de bloedstolling Gebruikte stollingsfactoren (DIC). Dat kan hevig bloeden in de huid, slijmvliezen en inwendige organen.
Bijvoorbeeld ontwikkelen zich aanvankelijk kleine bloedingen in de huid en slijmvliezen, zogenaamde petechiën. Ze verschijnen eerst alleen als over pin-sized, rode of bruinachtige stippen. Deze worden groter en groter en zien eruit als “kneuzingen”. Bloedingen in interne organen komen ook voor, bijvoorbeeld in de bijnieren. Ze worden hierdoor ernstig beschadigd, dus falen ze als hormoonproducent. Artsen spreken er dan van bijnierinsufficiëntie (Bijnierinsufficiëntie). De zware bloeding daalt de bloeddruk, het kan een shocktoestand tot coma ontwikkelen. Het sterftecijfer bij het syndroom van Waterhouse-Friderichsen is hoog!
Waterhouse-Friderichsen-syndroom kan voorkomen bij verschillende bacteriële ziekten. Meestal is het echter het gevolg van meningokokken-geïnduceerde meningitis.
Meningitis: symptomen van virale meningitis
Virus-geïnduceerde meningitis treedt op over het algemeen milder als een bacteriële meningitis. Tekenen verschijnen eerst ongeveer twee tot veertien dagen na infectie: griepachtige symptomen, gevolgd door pijnlijke nekstijfheid. In tegenstelling tot bacteriële meningitis nemen de symptomen meestal niet binnen enkele uren toe, maar eerder gedurende meerdere dagen.
Voor mensen met een gezond immuunsysteem verdwijnen de symptomen meestal binnen enkele dagen. De herstelfase kan behoorlijk lang duren. Bij kleinere kinderen kan de ziekte ook moeilijk zijn. Hetzelfde geldt voor mensen met een verzwakt immuunsysteem (bijvoorbeeld medicijnen, kanker of infecties zoals HIV).
Meningitis: symptomen bij zuigelingen en peuters
Veel baby’s en peuters laten zien zeer niet-specifieke meningitis symptomen, De meningitis is dan vaak moeilijk te diagnosticeren, vooral in de vroege stadia van de ziekte.
Eerste tekenen van meningitis bij zuigelingen en peuters zijn koorts, drinkzwakte en merkbare vermoeidheid. De kleine patiënten zijn ongewoon prikkelbaar en lusteloos. Later kunnen buikpijn, epileptische aanvallen en schril geschreeuw worden toegevoegd. De fontanelle (benige opening in de schedel van het kind, die bedekt is met bindweefsel en huid) kan uitpuilen. De pijnlijke nekstijfheid (meningisme), wat meestal een typisch teken van meningitis is, is vaak afwezig bij zuigelingen en baby’s.
Tip: Aangezien de symptomen van meningitis zich snel kunnen ontwikkelen en gevaarlijk kunnen worden, vooral bij kleine kinderen, moet u al naar de arts gaan voor een vage vermoedelijke ziekte.
Meningitis: symptomen van speciale vormen van meningitis
Onder de speciale vormen van meningitis zijn de tuberculeuze meningitis (door tuberculosebacteriën) en één Meningitis bij neuroborreliose (door bacteriën van de ziekte van Lyme). Beide beginnen langzaam – na dagen kan koorts het enige symptoom van meningitis zijn. Later kunnen andere tekenen van meningitis worden toegevoegd, zoals nekstijfheid en hoofdpijn.
Over het algemeen zijn deze twee speciale vormen zeer zeldzaam. Ze moeten echter worden overwogen in het geval van een langdurig ziekteverloop.
Meningitis: oorzaken en risicofactoren
Bij meningitis zijn de hersenvliezen ontstoken. Dit zijn bindweefselomhulsels die rusten tegen de hersenen in de schedel. Er zijn drie delen ervan (binnenste, middelste en buitenste hersenvliezen).
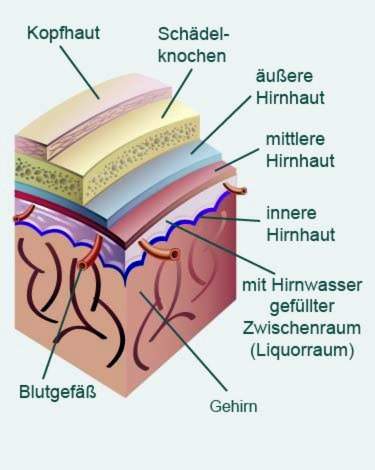
De oorzaken van dergelijke meningitis kunnen nogal verschillen: ten eerste kan meningitis worden veroorzaakt door verschillende pathogenen (Virussen, bacteriën, schimmels, enz.) Worden veroorzaakt. Dergelijke ziekteverwekkers kunnen met verschillende mate van gemak worden overgedragen op andere mensen, afhankelijk van de soort. Dit is de reden waarom ziekteverwekker veroorzaakt door meningitis besmettelijk.
Aan de andere kant kan meningitis ook in de context van verschillende ziekten ontstaan, bijvoorbeeld bij sarcoïdose of kanker. In deze gevallen is meningitis niet besmettelijk, Lees hieronder meer over de mogelijke oorzaken van meningitis.
Niet-bacteriële meningitis wordt ook aseptische meningitis genoemd (abacteriële meningitis).
Virale meningitis
Virale meningitis is de meest voorkomende vorm van meningitis. De belangrijkste triggervirussen zijn:
|
virus |
Ziekten voornamelijk veroorzaakt door het virus |
|
|
Coxsackie-virus A en B |
Mond- en klauwzeer, Herpangina, zomergriep |
|
|
Herpes simplex-virus type 1 en 2 (HSV-1, HSV-2) |
Koortslippen, genitale herpes |
|
|
TBE virus |
Tekenencefalitis |
|
|
Varicella zoster-virus (VZV) |
Waterpokken en gordelroos |
|
|
Epstein Barr-virus (EBV) |
Pfeiffer glandulaire koorts (infectieuze mononucleosis) |
|
|
bofvirus |
Bof (geit Peter) |
|
|
mazelenvirus |
mazelen |
|
|
Veel meer virussen: HI-virus (HIV), poliovirus, rodehondvirus, parvo B19-virus, enz. |
||
de Type infectie hangt af van het type virus. Coxsackie-virussen kunnen bijvoorbeeld worden overgedragen door een druppelinfectie: patiënten kunnen kleine speekseldruppeltjes in de omgevingslucht verspreiden tijdens hoesten, niezen en spreken. De druppels bevatten cosackievirussen. Als ze worden ingeademd door een gezond persoon, kunnen ze ook besmet raken. In het proces veroorzaken coxsackievirussen voornamelijk andere ziekten, zoals een zomerse griep of herpangina. In de context van deze primaire ziekte kunnen de virussen zich verspreiden naar de hersenvliezen en meningitis veroorzaken.
Op een andere manier vindt de meningitis-infectie bijvoorbeeld plaats in TBE-virussen: de ziekteverwekkers worden overgedragen door de beet van bloedzuigende teken.
Het hangt ook af van het type virus, hoeveel tijd verstrijkt tussen de infectie en het begin van de eerste ziektesymptomen (incubatietijd). Over het algemeen is de incubatietijd van meningitis gewoonlijk ongeveer twee tot veertien dagen.
Bacteriële meningitis
Bacteriële meningitis komt minder vaak voor dan virale meningitis, maar is vaak ernstig. De meest voorkomende pathogenen van bacteriële meningitis zijn de zogenaamde pneumokokken (Streptococcus pneumoniae). De meningitis wordt vervolgens pneumokokkenmeningitis genoemd. Pneumokokken kunnen echter ook andere ziekten veroorzaken, zoals longontsteking, otitis media en sinusitis.
Een andere veel voorkomende oorzaak van bacteriële meningitis is meningokokken (Neisseria meningitidis). Meningokokkenmeningitis is erg gevaarlijk. In feite kan dit binnen enkele uren leiden tot “bloedvergiftiging” (meningokokken sepsis) en verder tot het syndroom van Waterhouse-Friderichsen. Dan is er een groot gevaar voor je leven!
Pneumokokken en meningokokken zijn de belangrijkste oorzaken van bacteriële meningitis. Maar er zijn veel andere bacteriën als vervuilers in kwestie:
|
bacterie |
veroorzaakt ziekten |
|
|
pneumokokken |
V. A. Meningitis, longontsteking, middenoor en sinusitis enz. |
|
|
meningokokken |
V. A. Meningitis en bloedvergiftiging (sepsis) |
|
|
stafylokokken |
Meningitis, voedselvergiftiging, wondinfecties, sepsis, enz. |
|
|
Enterobacteriën incl. Pseudomonas aeruginosa |
Diarree, darmontsteking, longontsteking, meningitis enz. |
|
|
Haemophilus influenzae type B |
Meningitis, longontsteking, sepsis, hartspierontsteking (myocarditis) |
|
|
Streptococcus agalactiae (B streptokokken) |
Meningitis, sepsis, urineweginfecties, wondinfecties |
|
|
Listeria monocytogenes |
“Listeriose” (diarree en braken, bloedvergiftiging, meningitis, encefalitis, enz.) |
|
De verschillende bacteriën zijn afhankelijk van hun leeftijd, de oorzaak van meningitis anders. Infantiele meningitis wordt bijvoorbeeld vaak veroorzaakt door Streptococcus agalactiae, Listeria monocytogenes of E. coli (een van de enterobacteriën). Bij zuigelingen meningokokken, pneumokokken en haemophilus influenzae type B zijn de meest voorkomende oorzaken. Meningitis bij volwassenen wordt meestal veroorzaakt door pneumokokken of meningokokken.
Het hangt ook af van de veroorzakende bacterie hoe meningitis-overdracht plaatsvindt (meestal druppelinfectie).
Andere meningitis veroorzaakt
Virussen en bacteriën zijn verantwoordelijk voor de meerderheid van meningitis. Meningitis heeft zelden een andere oorzaak. Dit is vaak het geval bij mensen wier immuunsysteem is verzwakt door een andere ziekte (zoals HIV of kanker) of medicijnen (immunosuppressiva). Het volgende is een overzicht van andere triggers van meningitis (naast virussen en bacteriën):
|
Andere oorzaken van meningitis |
|
Speciale bacteriën: Tuberculose (tuberculeuze meningitis), neuroborreliose |
|
Schimmelinfectie: Candidosis, cryptococcosis, aspergillosis |
|
parasieten: Echinokokkose (lintworm) |
|
Protozoa (Protozoa): toxoplasmose |
|
kanker: Meningeosis carcinomatosa, Meningeosis leucaemica |
|
Ontstekingsziekten: Sarcoïdose, lupus erythematosus, de ziekte van Behçet |
Meningitis: onderzoeken en diagnose
Als u meningitis vermoedt, moet u geen tijd verliezen. U moet onmiddellijk een arts raadplegen! Neem contact op met de huisarts, een kinderarts (bij kleine patiënten), een neuroloog of de afdeling spoedeisende hulp van een ziekenhuis. Snelle diagnose en behandeling van meningitis kan levensreddend zijn!
Een ervaren arts kan de meningitis al diagnosticeren op basis van de symptomen en het lichamelijk onderzoek. Het is echter belangrijk om te verduidelijken of het een bacteriële of virale meningitis is. Dat hangt af van de behandeling.
De belangrijkste stappen voor de diagnose van meningitis zijn:
Medische geschiedenis (anamnese)
In een gesprek zal de arts eerst uw medische geschiedenis of die van uw zieke kind (anamnese) opvoeden. Mogelijke vragen van de arts zijn:
- Is er momenteel een verkoudheid (keelpijn, hoest, chronische verkoudheid)?
- Heeft u hoofdpijn, koorts en / of een pijnlijke nekstijfheid?
- Zijn er onderliggende of reeds bestaande aandoeningen bekend (HIV, sarcoïdose, ziekte van Lyme, enz.)?
- Nemen of nemen uw kinderen regelmatig medicijnen?
- Heeft u of heeft uw kind een allergie voor medicijnen (bijvoorbeeld voor antibiotica)?
- Had u of heeft uw kind contact gehad met andere mensen met hoofdpijn, koorts en stijve nek?
- Was u of was uw kind onlangs in het buitenland (bijvoorbeeld in een Afrikaans land)?
Lichamelijk onderzoek
Bij het lichamelijk onderzoek zal de arts eerst de klassieke tekenen van meningitis controleren. Voor dit doel probeert hij het hoofd van de patiënt op zijn rug te leggen met zijn kin naar de borst. Dit kan een pijnlijke nekstijfheid (meningisme) zijn. Bovendien trekken de patiënten doorgaans reflexief aan de benen bij deze hoofdkanteling (Teken van brudzinski) – een onvrijwillige reactie op de pijn veroorzaakt door de lichte uitrekking van de huid van het hersen- en ruggenmerg tijdens het kantelen van het hoofd. Het teken Brudzinski is een goede indicatie van meningitis).
Een ander teken van meningitis is wanneer de zieke zijn been niet recht kan zetten terwijl hij zit, omdat het te pijnlijk is (pittig tekens).
Ook de zogenaamde Lasègue tekens kan opvallend zijn bij meningitis: de arts beweegt de liggende patiënt elk gestrekt been langzaam omhoog – dus hij voert een heupgewrichtsflexie uit met een rechte knie. Als de patiënt pijn aan de achterkant van het been voelt (positief Lasègue-teken), duidt dit op irritatie van de voering van de hersenen.
Het Lasègue-teken is ook positief voor een hernia.
Heel belangrijk is ook het exacte onderzoek van de gehele huid van de patiënt. Bij ernstige bacteriële meningitis, klein Bloeden op de huid (petechiën) optreden. Ze zijn een alarmsignaal voor de arts! Hij zal onmiddellijk verder onderzoek en behandeling starten. Het bloeden ziet er aanvankelijk uit als kleine blauwe of bruinachtige stippen. Dit worden grotere patches in de loop en kunnen meestal niet worden weggeduwd met een transparant object (glas) (glasreageerbuis).
Verder onderzoek
Door het anamnese-interview en het lichamelijk onderzoek kan de arts al goed inschatten of meningitis die behandeling vereist aanwezig is. Als er zelfs maar de minste indicatie is dat het een meningitis is, zal de arts verder onderzoek instellen. Als u bijvoorbeeld aanvankelijk bij de huisarts of kinderarts was, wordt u meestal direct doorgestuurd naar een kliniek. Vanwege de mogelijke ernstige complicaties van meningitis, moeten verdere onderzoeken en behandelingen beter in het ziekenhuis worden gedaan.
De eerste stappen van verder onderzoek bij vermoede meningitis zijn:
1. Daling van bloed voor bloedkweken: Via zogenaamde bloedkweken kan men proberen een pathogeen te detecteren en te identificeren – vooral bacteriën. De arts kan vervolgens voor bacteriële meningitistherapie een geschikt antibioticum selecteren dat effectief is tegen het specifieke type bacteriën.
2. verwijdering van zenuwwater (CSF): In de CSF-functie wordt een kleine holle naald gebruikt om wat zenuwwater (hersenvocht) uit het wervelkanaal te verwijderen ter hoogte van de lumbale wervels. Het hele ding duurt slechts enkele minuten en wordt meestal als niet bijzonder pijnlijk ervaren. Het CSF-monster wordt in het laboratorium onderzocht op mogelijke pathogenen van meningitis. Indien nodig wordt een computertomografie (CT) uitgevoerd vóór de CSF-functie om een verhoogde intracraniële druk uit te sluiten. Met verhoogde intracraniële druk mag CSF niet worden uitgevoerd.
3. Computed Tomography (CT) of Magnetic resonance imaging (magnetic resonance imaging, MRI): Deze beeldvormingstechnieken geven meer informatie over de toestand van de hersenen. Soms kunnen ze ook aanwijzingen geven over waar de ziekteverwekker oorspronkelijk vandaan kwam (bijvoorbeeld van verzadigde sinussen).
Meningitis: behandeling
Als meningitis wordt vermoed, kan een snelle start van de behandeling cruciaal zijn voor de prognose. Omdat het moeilijk te voorspellen is hoe de ziekte zich ontwikkelt, zou het in elk geval moeten gebeuren in het ziekenhuis worden behandeld. Het meest geschikt is een ziekenhuis met een neurologische afdeling.
Zodra bloed en zenuwwater zijn verwijderd, begint de arts er een antibioticabehandeling – zelfs als u niet eens weet of er daadwerkelijk sprake is van bacteriële meningitis. Met de vroege antibiotica speel je het veilig, omdat een bacteriële meningitis snel erg gevaarlijk kan worden.
De arts stelt de behandeling in Breedspectrumantibiotica (Ceftriaxon, ampicilline enz.). Deze antibiotica zijn effectief tegen veel bacteriën tegelijkertijd, waaronder de bacteriën die het meest verantwoordelijk zijn voor bacteriële meningitis. In de regel worden de antibiotica als een infusie rechtstreeks in een ader toegediend. Zodat ze hun effect snel kunnen ontwikkelen.
Zodra de werkelijke ziekteverwekker is bepaald op basis van het bloed- en zenuwwatermonster, past de arts de meningitis-behandeling dienovereenkomstig aan: als het inderdaad een bacteriële meningitis is, kan de patiënt worden overgeschakeld naar andere antibiotica die beter en gerichter de veroorzakende bacterie bestrijden , Maar als blijkt dat een virus verantwoordelijk is voor meningitis, worden meestal alleen de symptomen behandeld.
Bacteriële meningitis: therapie
Die hierboven beschreven antibioticabehandeling kan de oorzaak van bacteriële meningitis bestrijden. Bovendien is dat soms het geval Glucocorticoïde (“Cortison”) Dexamethason gegeven. Het heeft een ontstekingsremmend effect. Dit kan bijvoorbeeld de mortaliteit door pneumokokkenmeningitis verlagen. Bovendien kan een gecombineerde behandeling met antibiotica en dexamethason de incidentie van ernstig gehoorverlies bij Haemophilus influenzae meningitis verminderen.
Moet de gevreesde zijn Waterhouse-Friderichsen syndroom ontwikkelen, behandeling op de intensive care is noodzakelijk.
Speciale maatregelen voor meningokokkenmeningitis
Om het risico op infectie voor anderen te verminderen, wordt de patiënt in een enkele kamer geplaatst en geïsoleerd van andere patiënten. contactpersonen de patiënt kan ontvangen preventief een antibioticumBijvoorbeeld rifampicine in tabletvorm: dit is nodig bij alle mensen die nauw contact hadden met de patiënt (familieleden, collega’s, klasgenoten, enz.) Ongeveer zeven dagen vóór tot tien dagen na het begin van de ziekte. Misschien is er ook een Meningokokkenvaccin voor de contactpersonen nuttig als ze nog niet als kind zijn gevaccineerd.
Virale meningitis: therapie
Bij virale meningitis worden meestal alleen de symptomen behandeld. Alleen tegen een paar virussen zijn er speciale medicijnen (antivirale middelen) die de ziekte kunnen verlichten. Dit geldt bijvoorbeeld voor de groep herpesvirussen (herpes simplex-virus, varicella-zoster-virus, Epstein-Barr-virus, cytomegalovirus) en HIV (HIV).
In principe gaat virale meningitis vooral over het verlichten van symptomen. Bedrust evenals antipyretische en pijnstillende medicijnen helpen. Het kan ook nodig zijn om een epileptische aanval door medicatie te voorkomen. Als de toestand gunstig is, kan de patiënt meestal snel worden ontslagen en thuis worden behandeld.
Meningitis van andere oorzaak: therapie
Als meningitis andere oorzaken heeft dan bacteriën of virussen, wordt de trigger op de juiste manier behandeld. Schimmelinfecties (antischimmelmiddelen) worden bijvoorbeeld voorgeschreven voor meningitis door schimmels. Wormremedies (antihelmonthics) worden gebruikt tegen lintwormen. Als een sarcoïdose, kanker of andere onderliggende ziekte zich achter de meningitis bevindt, wordt deze gericht.
Meningitis: ziekteverloop en prognose
Meningitis is een potentieel levensbedreigende ziekte. De prognose hangt onder andere af van welke ziekteverwekker meningitis veroorzaakt en hoe snel de patiënt correct wordt behandeld.
Vooral de Bacteriële meningitis is een noodgevaldie zo snel mogelijk met antibiotica moet worden behandeld. Als het onbehandeld blijft, eindigt het vrijwel altijd fataal. Met tijdige behandeling, maar het vooruitzicht is goed dat de patiënt volledig hersteld is. De kansen op volledig herstel zijn afhankelijk van het exacte type ziekteverwekker en de algemene gezondheid van de patiënt. De prognose is bijvoorbeeld minder gunstig voor zuigelingen en soms voor senioren, omdat hun immuunsysteem vaak niet zo efficiënt is als een gezonde volwassene.
een virale meningitis is meestal veel minder levensbedreigend dan bacteriële meningitis. Maar ook hier hangt de prognose af van het specifieke virus en van de algemene fysieke toestand. Vooral de eerste dagen zijn kritisch. Als de persoon dit goed heeft overleefd, zijn de kansen op herstel meestal goed. Virale meningitis geneest meestal binnen enkele weken zonder enige gevolgen.
Meningitis: afleveringen
In sommige gevallen meningitis permanente neurologische schade met zich meebrengen. Deze omvatten gehoorbeschadiging, verlamming of aantasting van de psyche of gedrag. Complicaties en langdurige schade treden vaker op wanneer de ontsteking zich ook naar de hersenen verspreidt (meningoencefalitis).
Meningitis: preventie
Als u meningitis wilt voorkomen, moet u, indien mogelijk, vooral beschermen tegen infecties met de meest voorkomende pathogenen (virussen en bacteriën).
Bacteriële meningitis: preventie door vaccinatie
De Standing Vaccination Commission van het Robert Koch Institute (RKI) beveelt verschillende vaccinaties aan voor alle kinderen. Deze omvatten drie vaccinaties tegen veel voorkomende bacteriële meningitispathogenen: meningokokkenvaccin, pneumokokkenvaccin en Haemophilus influenzae type B-vaccin. Het immuunsysteem van jonge kinderen is nog niet volwassen en kan daarom pathogenen niet zo goed afweren. Daarom verminderen deze drie vaccinaties het risico op bacteriële meningitis aanzienlijk:
meningokokken vaccinatie
Er zijn verschillende subgroepen (serogroepen) van meningokokken. In Europa wordt meningokokkenmeningitis meestal veroorzaakt door serogroepen B en C.
een Meningitis veroorzaakt door meningokokken C komt minder vaak voor, maar vaak ernstig en heeft complicaties (zoals het syndroom van Waterhouse-Friderichsen). Alle kinderen in het tweede levensjaar moet daarom worden ingeënt tegen meningokokken C. Als deze vaccinatiedatum wordt gemist, moet de vaccinatie worden gedaan tot de leeftijd van 18 jaar.
Tegen het veel vaker voorkomende Meningokokken meningitis B sinds eind 2013 is er een gloednieuw vaccin. Bij zuigelingen wordt het in vier doses gegeven. Voor oudere kinderen zijn twee doses voldoende. Tot nu toe heeft STIKO onvoldoende gegevens om dit vaccin voor alle kinderen aan te bevelen. Momenteel wordt het Meningokokken B-vaccin daarom alleen aan mensen met bepaalde onderliggende ziekten geadviseerd – naast de gecombineerde Vaccinatie tegen meningokokken A, C, W en Y, Deze omvatten bijvoorbeeld mensen met een aangeboren of verworven immuundeficiëntie (zoals bij afwezigheid van milt) en bedreigd laboratoriumpersoneel. Hetzelfde geldt voor niet-gevaccineerde mensen die in hetzelfde huishouden wonen als patiënten die een ernstige infectie met een van de meningokokken-serogroepen (A, B, C, W of Y) doormaken.
pneumokokkenvaccin
Het pneumokokkenvaccin wordt aanbevolen voor alle kinderen. Er zijn drie doses vaccin gepland: de eerste dosis moet op de leeftijd van twee maanden worden gegeven, de tweede dosis op de leeftijd van vier maanden. De dosis van drie doses moet een half jaar later worden gegeven, in de leeftijd van 11 tot 14 maanden.
Haemophilus influenzae type B-vaccin
Het Hib-vaccin wordt ook aanbevolen voor alle kinderen. Het wordt in vier doses gegeven – één dosis vanaf de 2e levensmaand, de 3e levensmaand, de 4e levensmaand en het einde van het eerste levensjaar (11e tot 14e maand).
Virale meningitis: preventie door vaccinatie
Sommige vormen van virale meningitis kunnen ook worden voorkomen door vaccinatie. Standaard aanbevolen voor alle kinderen zijn het bofvaccin, het mazelenvaccin en het rodehondvaccin (meestal gecombineerd als BMR-vaccinatie toegediend).
Er is er ook een Vaccin tegen door teken overgedragen encefalitis (TBE). Dit is een door teken overgedragen virale ontsteking van de hersenvliezen en hersenen. De STIKO beveelt de TBE-vaccinatie aan aan alle mensen die in TBE-risicogebieden wonen of verblijven (zoals op vakantie) en kunnen worden gestoken door teken (door frequent of lang verblijf in de natuur).
Voor een langere vaccinbescherming wordt een primaire immunisatie met drie doses vaccin aanbevolen. Na drie jaar kan het TBE-vaccin worden ververst met een nieuwe dosis. Daarna worden boostercrèmes met tussenpozen van vijf jaar aanbevolen als men een gecombineerde blijft gebruiken hersenvliesontsteking en om encefalitis veroorzaakt door TBE-virussen te voorkomen.
Verdere informatie
richtlijnen:
- Richtlijn “Virale meningoencefalitis” van de Duitse Vereniging voor Neurologie (2015)
- Richtlijn “Ambulante verworven bacteriële (etterende) meningoencefalitis op volwassen leeftijd” van de Duitse Vereniging voor Neurologie (2015)