Auto-immuun hepatitis (AIH) is een leverinfectie die wordt veroorzaakt door een ontregeling van het immuunsysteem. Symptomen, zoals andere vormen van hepatitis, zijn vermoeidheid, koorts, gewrichtspijn en geelzucht. De exacte oorzaak van auto-immuun hepatitis is nog niet bekend. De ziekte wordt behandeld met medicijnen die het immuunsysteem onderdrukken (immunosuppressiva). Hier leert u alles belangrijk over auto-immuun hepatitis.
Auto-immuun hepatitis: beschrijving
Auto-immuun hepatitis (AIH) is een zogenaamde auto-immuunziekte. Dit zijn ziekten waarbij het immuunsysteem antilichamen produceert tegen de eigen structuren van het lichaam (auto-antilichamen). In het geval van auto-immuun hepatitis gaat het om Auto-antilichamen tegen het leverweefsel: Ze vallen de levercellen aan en vernietigen ze uiteindelijk alsof ze vreemd weefsel of een gevaarlijke indringer zijn.
De auto-immuun hepatitis loopt meestal chronisch, Een acuut verloop is ook mogelijk.
Ongeveer 80 procent van alle patiënten met auto-immuun hepatitis zijn vrouwen, De ziekte kan op elke leeftijd voorkomen, maar komt het meest voor bij volwassenen van middelbare leeftijd (vooral tussen 40 en 70 jaar). In Europa lijden elk jaar ongeveer één op twee op elke 100.000 mensen aan auto-immuun hepatitis.
Combinatie met andere ziekten
Auto-immuun hepatitis komt vaak voor in combinatie met andere immuun-gemedieerde ziekten. Deze omvatten bijvoorbeeld:
- auto-immuun thyroiditis (auto-immuun thyroiditis)
- Auto-immuunontsteking van de galwegen in de lever (primaire galcholitis)
- auto-immuunontsteking van de galwegen in en buiten de lever (primaire scleroserende cholangitis)
- Reumatoïde artritis
- Systemische lupus erythematosus
- Syndroom van Sjögren
- Diabetes mellitus type 1
- coeliakie
- Colitis ulcerosa
- Multiple sclerose
- Vitiligo (witte vlekziekte)
- Psoriasis (psoriasis)
Auto-immuun hepatitis: symptomen
een acute auto-immuun hepatitis veroorzaakt symptomen van acute hepatitis zoals koorts, misselijkheid en braken, pijn in de bovenbuik en geelzucht. Zelden is de ziekte snel en moeilijk (briljant) met acuut leverfalen. Dit blijkt bijvoorbeeld uit geelzucht, bloedstolling en bewustzijnsstoornissen.
Maar de meeste patiënten ontwikkelen er een chronische auto-immuun hepatitis met een geleidelijk verloop. Voor het grootste deel zijn er geen of alleen niet-specifieke klachten over een lange periode, zoals:
- Vermoeidheid en slechte prestaties
- verlies van eetlust
- Afkeer van vet voedsel en alcohol
- Maag en hoofdpijn
- koorts
- duizeligheid
- lichte ontlasting en donkere urine
- Geel worden van de huid, slijmvliezen en de witte dermis in het oog (geelzucht)
Bij veel patiënten komt auto-immuun hepatitis samen met andere auto-immuunziekten (zoals diabetes mellitus type 1, auto-immuun thyroiditis, enz.) Voor. Vervolgens worden dienovereenkomstig aanvullende symptomen toegevoegd.
Meestal leidt chronische auto-immuunhepatitis uiteindelijk tot levercirrose.
Auto-immuun hepatitis: oorzaken en risicofactoren
Bij auto-immuunhepatitis vallen auto-antilichamen het leverweefsel aan. Dit veroorzaakt ontstekingen, die uiteindelijk de levercellen vernietigen.
Waarom het immuunsysteem van de getroffen persoon tegen het eigen weefsel van het lichaam is gericht, weet je niet. Experts suggereren dat patiënten een genetische aanleg hebben voor auto-immuun hepatitis. Wanneer externe factoren (triggers) worden toegevoegd, breekt de ziekte uit. Als zodanig worden triggers besproken, bijvoorbeeld infecties, medicijnen, toxines of zwangerschap.
Auto-immuun hepatitis: classificatie
Auto-immuun hepatitis (AIH) was oorspronkelijk verdeeld in drie varianten:
- Type 1 auto-immuun hepatitis (AIH1): Het is veruit de meest voorkomende vorm van auto-immuun hepatitis. Antinucleaire antilichamen (ANA) en / of antilichamen tegen gladde spiervezels (anti-SMA) worden hier gedetecteerd. Vaak verschijnen bepaalde antilichamen ook tegen neutrofiele granulocyten (een vorm van witte bloedcellen), zogenaamde p-ANCA (anti-neutrofiele cytoplasmatische antilichamen).
- Type 2 auto-immuun hepatitis (AIH2): De getroffenen hebben bepaalde antilichamen tegen zogenaamde lever-nier microsomen (anti-LKM1). Soms komen ook andere auto-antilichamen voor (Anti-LC1, Anti-LKM3). Dit type wordt vaak aangetroffen bij kinderen en patiënten in het Middellandse Zeegebied.
- Type 3 auto-immuun hepatitis (AIH3): In het bloed van de getroffenen kunnen alleen antilichamen tegen oplosbare leverantigenen / lever-pancreasantigenen (anti-SLA / LP) worden gevonden.
Internationaal gebruikelijk is een indeling in de Type 1 en 2, De type 3 auto-immuun hepatitis wordt beschouwd als Variant van type 1 overwogen: De auto-antilichamen die typerend zijn voor AIH3 (anti-SLA / LP) worden soms geassocieerd met ANA en / of anti-SMA (typische auto-antilichamen bij type 1 auto-immuun hepatitis).
Auto-immuun hepatitis: onderzoeken en diagnose
Als auto-immuunhepatitis wordt vermoed, zal de arts u dat vertellen Bloed verliezen, In het laboratorium worden de leverwaarden zoals GPT, GOT, gamma GT en alkalische fosfatase (AP) bepaald. Verhoogde metingen wijzen op mogelijke leverschade, zoals auto-immuun hepatitis. Ook is het antilichaamtype immunoglobuline G (IgG) verhoogd bij deze ziekte.
Extra bloedspiegels zoals albumine en Quickwert worden gemeten om een verminderde leverfunctie te detecteren.
Het bloedmonster wordt ook gescreend op auto-antilichamen tegen levercellen. Meestal kunnen verschillende auto-antilichamen worden gedetecteerd. Maar dat alleen is niet genoeg voor een definitieve diagnose.
Waarschuwing: Auto-immuun hepatitis, acuut of zeer plotseling en ernstig (fulminant), kan auto-antilichamen en een toename van immunoglobuline G (IgG) missen.
Gebruik een Echografie van de lever kan in het algemeen pathologische veranderingen in het weefsel detecteren. Dit omvat bijvoorbeeld de omzetting van leverweefsel in bindweefsel / littekenweefsel (fibrose van de lever). Het leidt uiteindelijk tot levercirrose. Dit kan worden veroorzaakt door een chronische auto-immuunhepatitis, maar kan ook andere oorzaken hebben.
Opmerking: Ongeveer een derde van alle patiënten met auto-immuunhepatitis heeft bij de diagnose al levercirrose.
Soms geeft de arts de patiënt voorlopige medicatiedie het immuunsysteem onderdrukken. Dergelijke immunosuppressiva zijn standaard bij auto-immuun hepatitis. Als de symptomen van de patiënt verbeteren als gevolg van de medicatie, is dit een indicatie van auto-immuun hepatitis, maar geen duidelijk bewijs.
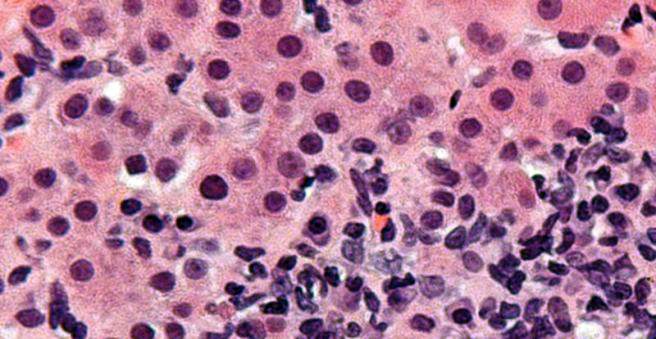
Om te helpen bij het diagnosticeren van auto-immuun hepatitis, neemt de arts er een Weefselmonster uit de lever (Leverbiopsie). Het wordt nader onderzocht in het laboratorium. Als karakteristieke celveranderingen worden gevonden, is het zeer waarschijnlijk dat auto-immuun hepatitis daadwerkelijk aanwezig is.
Opmerking: de TSH-waarde moet ook worden bepaald bij de evaluatie van auto-immuunhepatitis. Deze hormoonwaarde geeft het bewijs van de schildklierfunctie. Auto-immuun hepatitis omvat vaak auto-immuun thyroiditis (auto-immuun thyroiditis).
Auto-immuun hepatitis: behandeling
Auto-immuun hepatitis kan nog niet causaal worden behandeld. Dit betekent dat de ontregeling van het immuunsysteem niet kan worden gecorrigeerd. Maar u kunt medicijnen toedienen die het immuunsysteem onderdrukken – zogenaamde immunosuppressiva, Ze remmen de ontstekingsprocessen in de lever. Dit helpt tegen de symptomen en voorkomt in het algemeen verdere leverschade (inclusief cirrose en leverfalen).
Over het algemeen zijn de twee actieve ingrediënten voor auto-immuun hepatitis therapie azathioprine en Prednisolon (of zijn voorloper prednison) voorgeschreven. Door de twee geneesmiddelen te combineren, kan het cortisonepreparaat prednisolon lager worden gedoseerd en meestal op een gegeven moment langzaam bezinken (indien mogelijk binnen zes tot twaalf maanden). Zo kunnen bijwerkingen van langdurige hoge dosis cortison-therapie worden voorkomen.
Opmerking: Als auto-immuunhepatitis zeer mild is met een lage ontstekingsactiviteit, kan behandeling met immunosuppressiva in individuele gevallen worden vermeden.
Als de chronische auto-immuunhepatitis nog niet tot levercirrose heeft geleid, in plaats van prednisolon / prednison, het actieve ingrediënt budesonide gebruikt in combinatie met azathioprine. Dit is ook een cortisonpreparaat, maar het zou minder bijwerkingen moeten veroorzaken dan prednisolon.
In bepaalde gevallen worden andere geneesmiddelen gebruikt. Bijvoorbeeld bij moeilijk te behandelen auto-immuun hepatitis immunosuppressiva Ciclosporine of tacrolimus hulp.
Let op: Patiënten met ernstige auto-immuun hepatitis (fulminant beloop) moeten onmiddellijk worden opgenomen in een levertransplantatiecentrum.
Tijdens de behandeling zijn regelmatige controles noodzakelijk bij de arts.
Een langere cortisone behandeling kan botverlies (Osteoporose) gunst. Volwassen patiënten ontvangen daarom calcium en vitamine D als preventiemiddelen.
Hoe lang duurt de behandeling?
De immunosuppressieve therapie bij chronische auto-immuun hepatitis zorgt er meestal voor dat de symptomen verdwijnen (remissie). De behandeling moet nog minstens twee jaar worden voortgezet. Deze onderhoudstherapie is alleen mogelijk met azathioprine alleen. Als dit niet genoeg is om terugval te voorkomen, moeten patiënten het cortisone-preparaat blijven gebruiken (prednisolon / prednison of budesonide). Dit wordt zo laag mogelijk gedoseerd.
Na ten vroegste twee jaar kan men proberen de medicijnen te verkopen in overeenstemming met de behandelend arts. Bij sommige patiënten keert de ziekte dan niet terug, althans voorlopig niet: het kan na jaren nog komen om terug te vallen, om een herhaling van auto-immuun hepatitis te voorkomen.
Bij de meeste patiënten verslechteren de laboratoriumwaarden echter onmiddellijk na het stoppen van de medicatie. U moet immunosuppressiva blijven gebruiken. In veel gevallen moet de behandeling vele jaren worden voortgezet.
Auto-immuun hepatitis: geschiedenis en prognose
Een milde auto-immuun hepatitis kan spontaan achteruitgaan. Anders kan de ziekte meestal goed worden behandeld met immunosuppressiva. Patiënten hebben dan doorgaans een normale levensverwachting.
Sommige patiënten reageren echter niet goed op de immunosuppressiva. de Auto-immune hepatitis kan dan overgaan in levercirrose ondanks consistente therapie – met het risico op leverfalen en verhoogde mortaliteit. Dan is de laatste therapieoptie een levertransplantatie.