Als het pijnlijk van de rug naar het been trekt, is de heup meestal verantwoordelijk. Deze omgangstaal vat verschillende klachten samen die voortkomen uit de heupzenuw. Medisch correct, wordt het fenomeen ischias genoemd. Oorzaak kan bijvoorbeeld een hernia of een ontsteking zijn. Lees meer over de oorzaken, symptomen en behandeling van ischias en waarom ischias niet van langdurig zitten houdt en hoe dit te voorkomen.
Snel overzicht
- Wat is ischias? Schade aan de heupzenuw met pijn die meestal uitstraalt naar het been. Artsen spreken van ischias.
- symptomen: Tintelingen, elektrische schokachtige of pijnlijke tekenen, gevoelloosheid, verlamming
- behandeling: afhankelijk van oorzaak en ernst. Therapeutische opties omvatten medicatie, chirurgie, fysiotherapie, warmtebehandelingen, massages etc.
- oorzaken: Hernia, wervelschade, articulaire reuma, ontsteking, abcessen, blauwe plekken, tumoren, infecties enz.
- voorspelling: Met een tijdige, juiste behandeling is de kans groot dat de symptomen volledig genezen.
Ischias: symptomen
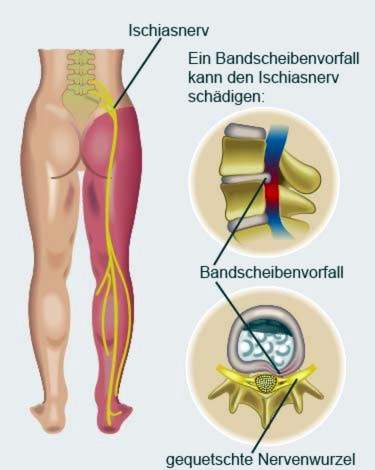
de heupzenuw (Ischias) is de dikste zenuw van het menselijk lichaam. Hij trekt over de achterkant van de dij en vertakt zich ter hoogte van de knie in zijn twee onderbeentakken, de peronaeus zenuw (Nervus peronaeus) en de scheenbeenzenuw (Tibiale zenuw). Het levert de spieren in het been en stuurt met zijn sensorische componenten sensaties van de onderste ledematen naar het centrale zenuwstelsel.
De ischias kan pijnlijk of plotseling veroorzaken. Artsen verwijzen naar de typische ischias als neuropathische pijn, Veel patiënten drukken zich levendiger uit: ischiasymptomen moeten “voelen als een elektrische schok” of “mieren tintelen in het been”. Bovendien kunt u verdoving en verlamming optreden.
Zeer kenmerkend is ook dat de Pijn straalt uit, Men spreekt dan van radiculaire (van zenuwwortel afgeleide) pijn, Dit onderscheidt bijvoorbeeld de ischias van een lumbago. Dit kan ook gebeuren door ongelukkig draaien of tillen en manifesteert zich in plotselinge rugpijn. Dit trekt niet in het been.
Als de vezels van de vijfde zenuwwortel van de lumbale wervelkolom (L5) vooral worden aangetast, loopt de pijn van de billen via de achterste buitenste dij naar de buitenste knie naar het voorste buitenste onderbeen. Hij kan zelfs doorgaan naar de enkel. Als de eerste zenuwwortel van het heiligbeen (S1) is beschadigd, verplaatst de heuppijn zich van het heiligbeen over de billen naar de dijrug. De pijn gaat verder over de knieholte in de voet.
Als de ischias vastzit als gevolg van een hernia, neemt de pijn vaak toe door hoesten, niezen of drukken (tijdens stoelgang) en beweging. Zelden zijn bovendien het plassen en de ontlasting verstoord. Als ontsteking de oorzaak is van ischias, neemt de pijn vaak ’s nachts toe.
Ischiasbehandeling: wat te doen bij pijn?
Hoe ischiaspijn het best wordt behandeld, hangt af van de oorzaak, de ernst en de duur van de aandoening. In de eerste plaats is behandeling van ischias echter – vooral bij nieuwe pijnen – hun de snelst mogelijke opluchting, Dit is om te voorkomen dat de pijn chronisch wordt en een zogenaamd pijngeheugen ontwikkelt. Artsen begrijpen dat het centrale zenuwstelsel via ‘leereffecten’ later ook pijn meldt als er geen reden voor is.
Soms lukt het alleen het lichaam om zichzelf of de aangedane zenuw te genezen. Vaak duurt de pijn dan enkele dagen tot zes weken.
Tip: voor acute klachten kan het handig zijn om je benen hoog te houden. Je kunt zelf een zogenaamd stepbed bouwen door op je rug te liggen en een kussen of matrasdeel onder je benen te duwen, zodat de onderbenen omhoog komen en zowel de heup- en kniegewrichten in ongeveer rechte hoeken (90 graden) gebogen zijn.
Als de pijn niet vanaf het begin verbetert of zeer ernstig is, kan de ischias op drie manieren worden behandeld: met medicatie, andere conservatieve therapieën (fysiotherapie, enz.) En chirurgie.
Medicinale ischias behandeling
Ischias kan worden verlicht met pijnstillers. De behandelend arts wordt meestal geleid door de Wereldgezondheidsorganisatie (WHO) Pain Management Level Scheme. Dit schema bestaat uit de drie fasen:
- Niet-opioïde analgetica zoals paracetamol, ibuprofen of diclofenac
- zwakke opioïde analgetica (zoals tramadol) in combinatie met niet-opioïden
- sterke opioïde analgetica (bijv. morfine, buprenorfine of fentanyl) in combinatie met niet-opioïden.
Ten eerste wordt geprobeerd om de ischiaspijn te verlichten met niet-opioïde analgetica. Als ze niet effectief zijn, kan de arts zwakke opioïden voorschrijven. Sterke opioïden worden alleen gebruikt bij de meest ernstige, moeilijk te behandelen pijn.
Opioïden zijn zeer effectieve pijnstillers. Maar ze kunnen levensbedreigende bijwerkingen hebben en ze afhankelijk maken. Daarom moeten ze met voorzichtigheid en onder medisch toezicht worden gebruikt.
Soms kan de oorzaak van ischias ook specifiek worden behandeld met medicatie. Dan spreekt men erover specifieke ischias therapie:
Als een infectie bijvoorbeeld de pijn veroorzaakt, kan de arts dit doen antibiotica (tegen bacteriën) of antivirale middelen (tegen virussen) voorschrijven. Antibiotica kunnen ook nodig zijn in geval van complicaties, zoals een verzameling pus die op de heupzenuw drukt.
Verdere conservatieve ischiasbehandeling
Naast medicijnen zijn er andere conservatieve (niet-operatieve) behandelingsopties voor ischias. Dat kan ook fysiotherapie verlichten ischias pijn en verbeteren de prognose op de lange termijn. Afhankelijk van de methode kan het gespannen spieren losmaken, de wervelkolom stabiliseren en versterken en een valse en beschermende houding corrigeren. Oefentherapie (fysiotherapie, rugoefeningen), warmtebehandelingen of massages worden bijvoorbeeld gebruikt. De therapeut selecteert geschikte behandelingen voor elke patiënt.

Een andere belangrijke benadering van de zogenaamde multimodale behandeling is de gedragstherapie, Het moet de patiënt helpen beter met de symptomen om te gaan. Bovendien is het bedoeld om te voorkomen dat de patiënt overmatig wordt beschermd en minder geagiteerd uit angst voor ischiaspijn. Dat brengt succes op de lange termijn in gevaar. Bij moderne ischiasbehandeling speelt de gedragsbenadering daarom een belangrijke rol.
Bedrust kan worden geadviseerd in geval van acute pijn. Maar om toekomstige ischiasklachten te voorkomen, moeten patiënten veel bewegen. Het is dus aan te raden om bijvoorbeeld bij bureauwerk zo nu en dan op te staan en lichte gymnastiek te doen (rugoefeningen, enz.). Dit verlicht en versterkt de rug en de tussenwervelschijven.
Operatieve ischiasbehandeling
In zeldzame gevallen vereist ischias een operatie. Dit kan bijvoorbeeld het geval zijn als een hernia ernstig ongemak veroorzaakt (zoals ontlasting, verlamming of ernstige, moeilijk te behandelen pijn). Soms is de ischias ook het gevolg van een vernauwing van het wervelkanaal in het lumbale gebied (stenose van het lumbale wervelkanaal). Dan kan een operatie ook nuttig zijn.
De meeste van dergelijke operaties worden vandaag minimaal invasief uitgevoerd. De chirurg maakt geen grote snee om direct zicht te hebben op het te opereren gebied. In plaats daarvan maakt hij verschillende kleine sneden, waardoor hij fijne optische en chirurgische instrumenten in het lichaam introduceert.
Ischias: onderzoeken en diagnose
Ischias kan erg pijnlijk zijn, maar verdwijnt meestal vanzelf binnen enkele dagen tot weken. In geval van aanhoudende of terugkerende klachten moet u naar de arts gaan.
In het algemeen: als rugpijn gepaard gaat met gevoelloosheid of verlamming in het been en / of aandoeningen van de darm en blaaslediging, moet men dringend een arts raadplegen!
De arts vraagt u eerst in detail over de uwe medische geschiedenis (Geschiedenis). Hij kan de volgende vragen stellen:
- Sinds wanneer heb je pijn?
- Zijn de symptomen plotseling opgetreden en in verband met bepaalde soorten?
- Hoe zou je de pijn beschrijven (bijvoorbeeld als schieten of elektriseren)?
- Waar is precies de pijn? Straal jij uit?
- Wat geeft je verlichting?
- Welk beroep oefen je uit?
- Wordt uw dagelijks leven beïnvloed door ischiaspijn?
Op het volgende klinisch onderzoek Uw arts kijkt eerst naar uw rug en benen. Hij zoekt naar eventuele malposities en controleert de beweeglijkheid van de gewrichten, de kracht van de spieren en hun reflexen. Hij test ook de aanraakgevoeligheid en het gevoel van de benen door de huid te strelen en u het punt te laten identificeren waar hij u heeft aangeraakt.
Met de zogenaamde Lasègue-test zal uw arts controleren of de zenuwwortels van het onderste ruggenmerg geïrriteerd zijn. Je ligt op je rug en de dokter heft je gestrekte been op. Als de heupzenuw opgesloten of anderszins geïrriteerd is, treedt pijn in de rug, die in het been schiet, halverwege op.
Bij het zoeken naar de oorzaak van het ongemak kan de arts verder onderzoek uitvoeren, bijvoorbeeld een magnetische resonantiebeeldvorming (MRI of beeldvorming met magnetische resonantie) of computertomografie (CT). Dergelijke beeldvormingstechnieken zijn vooral belangrijk wanneer ze verlamd of slecht aangepast zijn.
Om de locatie en omvang van de zenuwbeschadiging te bepalen, kan de arts elektroden gebruiken om de spieractiviteit te bepalen (elektromyografie = EMG) en de zenuwgeleidingssnelheid (electroneurography = ENG).
Als er een van wordt vermoed Heupzenuw ontsteking De arts zal u bloed geven om de ontstekingsniveaus te bepalen en eventuele pathogenen (zoals Borrelia) te identificeren. Het kan ook nodig zijn om cerebrospinale vloeistof (CSF) te verwijderen en te analyseren. Om dit te doen, prikt de arts een naald door de huid van de onderrug en duwt deze voorzichtig in het ruggenmergkanaal naast het ruggenmerg om een klein CSF-monster te verwijderen (Liquorpunktion).
lumboischialgia
Een lumboischialgie manifesteert zich vergelijkbaar met “klassieke ischias” (ischias): het getroffen rapport, bijvoorbeeld van tekenpijn, tintelingen en gevoelloosheid in het been. Spierzwakte is ook mogelijk.
In tegenstelling tot ischias irriteert lumbo-analgesie niet alleen de heupzenuw maar ook de zenuwen die het ruggenmerg verlaten ter hoogte van de lumbale wervelkolom. Dienovereenkomstig is de pijn minder van de billen dan van de onderrug.
Meer over symptomen, diagnose en behandeling in het artikel Lumboischialgie!
Ischias: oorzaken en risicofactoren
De belangrijkste oorzaak van ischias-problemen is een hernia of zijn voorloper, de disc uitstulping, Maar het kan ook andere ziekten erachter bij het drukken op de zenuwwortels en vezels van de heupzenuw. Deze omvatten bijvoorbeeld:
- vertebrale letsel
- tumoren
- gewrichtsreuma
- Ontsteking van een tussenwervelschijf en aangrenzende wervellichamen (spondylodiscitis)
- Pusophopingen (abcessen)
- Blauwe plekken (hematoom)
Een andere oorzaak van ischiasirritatie kan er een zijn infectie zoals een ziekte van Lyme. De bacteriële agentia van deze infectie (Borrelia) worden overgedragen door teken. Zelfs herpesvirussen in gordelroos (herpes zoster) kunnen ischiasproblemen veroorzaken.
Ischias tijdens de zwangerschap
Rugpijn is niet ongewoon tijdens de zwangerschap. Maar het is zelden de heupzenuw erachter. In plaats daarvan is de pijn meestal te wijten aan zwangerschapsgerelateerde factoren, zoals het groeiende gewicht in de buik en het hormonaal loskomen van de bandstructuren.
Dit betekent echter niet dat ischias (soortgelijke) klachten tijdens de zwangerschap lichtvaardig moeten worden genomen. Als een hernia of andere ernstige oorzaken in kwestie, moeten getroffen vrouwen zeker naar de dokter gaan.
Als dit eigenlijk een ischias is, wordt het meestal behandeld met fysiotherapie. Pijnstillers worden niet of slechts in beperkte mate gebruikt voor het welzijn van de ongeboren baby tijdens de zwangerschap.
Alles wat belangrijk is over ischias bij aanstaande moeders, leest u in het artikel Sciatica tijdens de zwangerschap.
Ischias: ziekteverloop en prognose
Cruciaal voor het klachtenproces bij ischias is de trigger. Als de therapie vroeg wordt gestart, is de prognose voor heupzenuwpijn goed. Als er geen operatie nodig is, kan een goede pijntherapie in combinatie met tijdige begonnen fysiotherapie de ziekte meestal aanzienlijk verkorten.
Het is belangrijk om uw rug- en buikspieren specifiek te versterken met regelmatige oefeningen en sporten. Een sterk gespierd korset verlicht en stabiliseert de wervelkolom. Dit kan rugproblemen verlichten of voorkomen.
Patiënten moeten ook rugvriendelijk gedrag leren, zoals bij het werken aan het bureau of bij het tillen van zware lasten. Dit kan bestaande symptomen verlichten en nieuwe ischias-problemen voorkomen.
Bovendien beïnvloeden sociale en psychologische factoren ook het beloop en de prognose van rugpijn, inclusief ischias. Eenzaamheid, depressieve stemming en stress kunnen bijvoorbeeld de symptomen veroorzaken of verergeren. Bovendien kunnen ze helpen de rugpijn chronisch te maken en de effectiviteit van analgetica te verminderen. Dat betekent:
Een intact sociaal leven, de steun van familieleden en vrienden, goede werkomstandigheden, een vertrouwensband met de behandelend arts en een positieve stemming kunnen de prognose zijn van ischiasAanzienlijke verbetering van pijn.
Verdere informatie:
Richtsnoer:
- Richtlijn “Disc-geïnduceerde ischias” van de Duitse Vereniging voor Orthopedie en Orthopedische Chirurgie en van de Beroepsvereniging van Artsen voor Orthopedie (2002)