Een hartaanval (hartinfarct) treedt op wanneer een bloedvat van de hartspier (kransslagader) sluit. De spier wordt dan afgesloten van de zuurstoftoevoer en kan zijn werk niet meer doen. Een hartaanval kan levensbedreigend zijn! Daarom is het belangrijk om de symptomen van een hartaanval zo vroeg mogelijk te herkennen. Hier leest u alle belangrijke informatie over waarschuwingssignalen, oorzaken en behandelingsopties en eerste hulp bij een hartaanval.

Hartaanval: kort overzicht
- Typische symptomen: ernstige pijn in de linkerborst / achter het borstbeen, kortademigheid, angst / angst; Waarschuwing, de symptomen bij vrouwen kunnen anders zijn (duizeligheid, braken) dan bij mannen!
- EHBO Bel de spoedarts, breng de zieken tot rust, til het bovenlichaam op, maak strakke kleding los (stropdas, kraag, enz.), Als er geen bewustzijn is en het gebrek aan ademhaling onmiddellijk opwekking!
- Risicofactoren: Hoge bloeddruk, hoog cholesterol, overgewicht, weinig beweging, diabetes, roken
- veroorzaken: meestal een bloedstolsel dat een kransslagader verstopt
- Belangrijke onderzoeken: ECG, cardiale echografie, bloedonderzoek, hartkatheterisatie
- Behandeling opties: Uitbreiding van het vernauwde hartvat (ballondilatatie) en inbrengen van een stent in het kader van een PTCA, oplossing van het bloedstolsel (lyse-therapie), andere medicijnen, bypass-operatie
- preventie: gezonde levensstijl, regelmatige lichaamsbeweging, gezond lichaamsgewicht
Hartaanval: symptomen
Bij een hartaanval is er geen tijd te verliezen. Hoe eerder hij wordt herkend en behandeld, hoe groter de overlevingskansen. Daarom moet u het minste vermoeden en de eerste symptomen van een hartinfarct hebben bel de noodoproep (tel. 112) – ook ’s nachts of in het weekend!
Om echter snel te kunnen reageren, moet men de symptomen van een hartaanval bij man en vrouw kennen. Maar let op: niet altijd tonen de typische tekens. Bovendien zijn de symptomen van een hartaanval van een vrouw vaak anders dan die van een man.
Dat is hoe je een hartaanval kunt detecteren
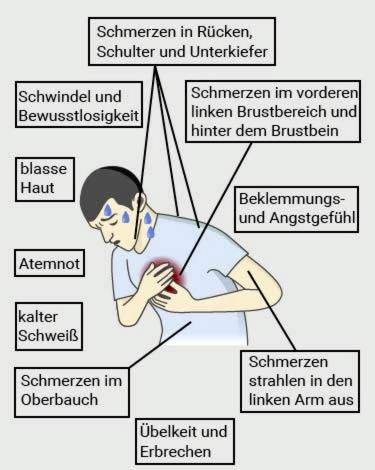
Klassieke tekenen van een hartaanval (“hartaanval”) zijn plotselinge ernstige pijn op de borst, linksvoor op de borst of achter het borstbeen. De pijn kan onderdrukkend, stekend of brandend zijn. Ze stoppen volgens de Duitse Heart Foundation gedurende minimaal vijf minuten. Soms stralen ze ook uit naar andere delen van het lichaam. Pijn in de arm (vooral links), in de bovenbuik, in de rug, in de schouder of in de kaak kan ook een waarschuwingssignaal zijn voor een hartaanval.
Andere typische hartaanval symptomen zijn:
- Dichtheid of dichtheid: Getroffen mensen beschrijven dit sterke gevoel van vernauwing vaak als “een olifant staat op mijn borst”.
- Angst voor doodsangst: De sterke angst gaat vaak gepaard met koud zweet, een bleke huid en een koude huid.
- plotselinge ernstige ademnood, bewusteloosheid of ernstige duizeligheid: Deze niet-specifieke symptomen kunnen vele oorzaken hebben, waaronder een hartaanval. Vaker komen ze voor bij vrouwen.
- Misselijkheid en braken: Deze symptomen, die bij veel ziekten voorkomen, zijn een mogelijk teken van een hartaanval, vooral bij vrouwen. Dit geldt met name wanneer de getroffenen dergelijke klachten nog niet eerder hebben gehad.
De symptomen van een hartaanval hangen ook af van het coronaire bloedvat. Occlusies van de rechter kransslagader leiden bijvoorbeeld vaak tot het zogenaamde achterwandinfarct. Ze veroorzaken eerder Klachten in de bovenbuik, Als aan de andere kant de linker kransslagader wordt gesloten, ontstaat een frontale infarct. Hier zijn de Pijn liever op de borst gelokaliseerd.
In sommige gevallen is een hartaanval pijnloos. Een dergelijk “mute-infarct” komt vooral veel voor bij patiënten met diabetes mellitus en bij oudere mensen.
Uiteenlopende symptomen van een hartaanval bij vrouwen
Niet altijd de hierboven beschreven symptomen bij een hartaanval. Vrouwen hebben vaak verschillende symptomen. Terwijl ongeveer de meerderheid van de getroffen mannen de klassieke pijn op de borst voelt, ervaart slechts ongeveer een derde van de vrouwen deze. Bovendien melden patiënten er vaak een Druk of beklemming op de borst in plaats van ernstige pijn op de borst.
Trouwens, dat zijn ze veel meer niet-specifieke klachten Tekenen van een hartaanval bij de vrouw. Deze omvatten ongeveer Kortademigheid, misselijkheid en brakenevenals Klachten in de bovenbuik.
Dergelijke symptomen worden vaak niet onmiddellijk geïdentificeerd als symptomen van een hartaanval en worden weinig serieus genomen. Daarom komen vrouwen met hartaanvallen gemiddeld een uur later als aangetaste mannen naar de kliniek (berekend vanaf het begin van de eerste hartaanval). Snelle medische zorg is echter van vitaal belang.
Myocardinfarct: Harbingers
Veel hartaanvallen komen “uit het niets” voor. Er was eerder geen bewijs dat de occlusie van een kransslagader op handen is.
In de andere gevallen luiden tekenen de hartaanval in. Veel patiënten lijden tientallen jaren daarvoor (onopgemerkt) aan hart- en vaatziekten. De kransslagaders worden steeds smaller door calcificatie (atherosclerose). Dit beïnvloedt steeds meer de circulatie van de hartspier. Dit kan bijvoorbeeld worden herkend aan fysieke inspanning of emotionele opwinding Pijn op de borst en / of ademnood optreden. Na het einde van de stress verdwijnen de symptomen binnen enkele minuten weer.
Artsen hebben het over ‘beklemming op de borst(Angina pectoris), die zich op elk moment kan ontwikkelen tot een hartaanval, vooral als de duur en intensiteit van anginale aanvallen toeneemt, waarbij speciale aandacht wordt besteed aan pijn op de borst en / of ademnood, zelfs bij de minste belasting zelfs in rust – dit zijn serieuze voorbodes van een naderende hartaanval. Bel de ambulance in dergelijke gevallen onmiddellijk!
Hartaanval: oorzaken en risicofactoren
Een hartaanval wordt meestal veroorzaakt door een bloedstolsel Cardiovasculair geblokkeerd, De coronaire vaten zijn die vaten die de hartspier voorzien van bloed en zuurstof. In de meeste gevallen is de betreffende slagader vooraf al versmald door afzettingen (plaques) op de binnenwand. Deze bestaan uit vetten en kalk. Dergelijke arteriosclerose (arteriosclerose) in het gebied van de kransslagaders is Coronaire hartziekte (KHK) gebeld.
De platen kunnen barsten en breken. Vervolgens worden plaatjes (plaatjes) onmiddellijk afgezet om de scheuren af te dichten. Het geeft boodschapperstoffen af die meer bloedplaatjes aantrekken – het vormt een bloedstolsel (trombus). Als dit stolsel het betreffende vat volledig verstopt, leidt dit tot een hartaanval: de hartspiersectie, die hoofdzakelijk door deze kransslagader wordt geleverd, krijgt niet genoeg zuurstof. Hij kan dan binnen een paar uur sterven. In het ergste geval sterft de patiënt aan de hartaanval (acute hartdood).
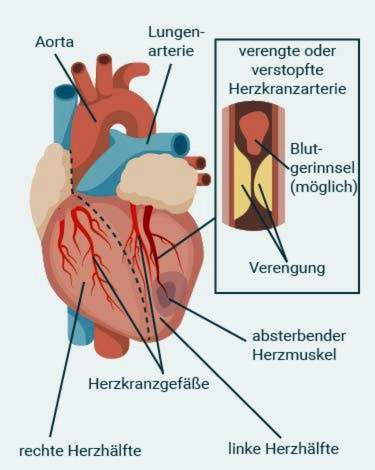
Coronaire hartziekte wordt beschouwd als de belangrijkste oorzaak van een hartinfarct. Slechts zeer zelden zijn andere oorzaken van een hartinfarct, bijvoorbeeld spasmen van de kransslagaders.
Risicofactoren voor een hartaanval
Hoewel bepaalde factoren geen directe oorzaken zijn van een hartinfarct, verhogen ze het risico op een infarct. Deze omvatten in het bijzonder die risicofactoren die de hierboven beschreven afzettingen op de binnenwand van de kransslagaders begunstigen (arteriosclerose).
Sommige van deze risicofactoren kunnen niet worden beïnvloed. Deze omvatten bijvoorbeeld oudere leeftijd en mannelijk geslacht. Maar je kunt zeker iets doen aan andere risicofactoren, zoals overgewicht en een vetrijk dieet. Over het algemeen geldt dat hoe meer van de hieronder genoemde risicofactoren een persoon heeft, hoe hoger zijn risico op een hartaanval is.
Mannelijk geslacht: De geslachtshormonen hebben blijkbaar invloed op het risico op een hartaanval. Omdat vrouwen in de overgang een lager risico op een hartaanval hebben dan mannen; ze worden dan beter beschermd door de vrouwelijke geslachtshormonen, zoals oestrogenen.
Genetische aanleg: In sommige families komt hart- en vaatziekten vaker voor – de genen lijken een rol te spelen bij de ontwikkeling van een hartaanval. Het risico op een infarct is dus tot op zekere hoogte erfelijk.
Hogere leeftijd: Met de leeftijd neemt de mate van arteriosclerose toe. Het risico op een hartinfarct neemt dus toe.
voeding: Vetrijke en energierijke voedingsmiddelen leiden tot overgewicht en een hoog cholesterolgehalte. Beide bevorderen arteriosclerose en dus coronaire hartziekten – de meest voorkomende oorzaak van een hartaanval.
overgewicht: Over het algemeen is het ongezond om te veel kilo’s te wegen. Meer nog, wanneer het overtollige gewicht op de buik wordt geconcentreerd (in plaats van de heupen of dijen), produceert buikvet hormonen en boodschappers die onder andere het risico op hart- en vaatziekten, waaronder hart- en vaatziekten en een hartaanval, vergroten.
Gebrek aan lichaamsbeweging: Voldoende bewegen heeft veel positieve effecten op de gezondheid. Een van hen: Regelmatige fysieke activiteit voorkomt arteriosclerose en hart- en vaatziekten door de bloeddruk te verlagen en het cholesterolgehalte te verbeteren. Deze beschermende effecten worden geëlimineerd in geval van bewegingsgekreun.
roken: Stoffen uit tabaksrook bevorderen de vorming van onstabiele plaques die gemakkelijk kunnen breken. Bovendien worden bij het roken van een sigaret de bloedvaten, inclusief de kransslagaders, smaller. De meeste patiënten met een hartaanval vóór de leeftijd van 55 zijn rokers.
hypertensie: Constant verhoogde bloeddrukwaarden beschadigen direct de binnenwanden van het vat. Dit bevordert afzettingen op de wanden (arteriosclerose) en dus een coronaire hartziekte.
Verhoogd cholesterolniveau: Hoge LDL-niveaus en lage HDL-niveaus bevorderen ook plaquevorming.
Diabetes mellitus: Bij diabetes is de bloedsuikerspiegel abnormaal verhoogd. Op de lange termijn beschadigt dit de bloedvaten – een risicofactor voor arteriosclerose en hart- en vaatziekten.
Controversieel is of een verhoogde waarde van de eiwitbouwsteen (aminozuur) homocysteïne vertegenwoordigt ook een risicofactor voor een hartaanval.
Hartaanval: behandeling
Hartaanval: eerste hulp
Op die manier zou je een hartaanval moeten krijgen EHBO te maken:
- Bel de spoedarts bij het minste vermoeden van een hartaanval (Tel. 112)!
- Bewaar de patiënt bijvoorbeeld met een verhoogd bovenlichaam door tegen een muur te leunen.
- Open strakke kleding, bijvoorbeeld kraag en stropdas.
- Kalmeer de patiënt en vraag hem kalm en diep adem te halen.
- Laat de patiënt niet alleen!
Als de patiënt bewusteloos raakt, is er geen ademhaling detecteerbaar of is er geen pols voelbaar, is er een hartstilstand. Dan moet je snel handelen en de patiënt nieuw leven inblazen: doe dat Heart drukmassage of – indien geoefend – afwisselend afwisselend cardiale drukmassage en mond-op-mond reanimatie (afwisselend 30 keer drukken en tweemaal ademen). Blijf reanimeren totdat de ambulance arriveert of de patiënt weer ademt.
Myocardinfarct: wat doet de spoedarts?
De spoedeisende arts of paramedicus regelt onmiddellijk de belangrijkste parameters van de patiënt, zoals bewustzijnstoestand, hartslag en ademhaling. Hij omvat ook de patiënt ECG of een monitor om hartslag, hartritme, zuurstofsaturatie en bloeddruk te controleren. Het ECG is erg belangrijk voor de nauwkeurige diagnose van een hartaanval. Zo kan worden vastgesteld of het een zogenaamde hartaanval met ST-segmentverhoging (ST-elevatie myocardinfarct, STEMI) of een hartaanval zonder ST-segmentverhoging (niet-ST-elevatie-infarct, NSTEMI) is. Dit onderscheid is belangrijk voor de keuze van onmiddellijke therapie (zie hieronder).
Over een nasogastrische buis krijgt de patiënt zuurstof toegevoerd wanneer de zuurstofverzadiging te laag is, evenals kortademigheid of acuut hartfalen.
Er is ook een toegang boven een ader om de patiënt snel te helpen drugs om te kunnen beheren. Dit kan bijvoorbeeld Diazepam zijn tegen de sterke angst en morfine tegen de pijn. Ook belangrijk zijn actieve ingrediënten (zoals acetylsalicylzuur), die voorkomen dat het bloedstolsel in het coronaire vat groter wordt of stolsels vormt.
Bovendien geeft de spoedarts de patiënt nitraten, meestal in de vorm van een orale spray. Deze verwijden de bloedvaten, verminderen de zuurstofbehoefte van het hart en verminderen de pijn. De hartaanvalprognose verbetert de nitraten echter niet.
Als er tijdens het transport naar het ziekenhuis een hartstilstand is, start de spoedarts of paramedicus onmiddellijk met de hartstilstand Opwekking met een defibrillator.
Verdere hartaanvaltherapie
Verdere behandeling van een hartinfarct hangt in belangrijke mate af van de vraag of het een hartaanval is met ST-segmentverhoging (STEMI) of een hartaanval zonder ST-segmentverhoging (NSTEMI) (zie hieronder: “Myocardinfarct: onderzoeken en diagnose”):
- STEMI: De behandeling van eerste keus is er een bij deze patiënten acute PTCA, Dit betekent dat het vernauwde hartvat wordt geëxpandeerd door een ballon (ballondilatatie) en open wordt gehouden door een stent te introduceren. Indien nodig, met STEMI ook een trombolyse (toediening van medicatie die het bloedstolsel in het hartvat oplost). Onder bepaalde omstandigheden kan een bypass-operatie in de verdere loop noodzakelijk zijn.
- NSTEMI: Het voordeel van onmiddellijke ballondilatatie (acute PTCA) is hier niet bewezen. Zelfs een lysis-therapie is niet geïndiceerd. In plaats daarvan ontvangen de getroffenen onmiddellijk na de diagnose drugs, bijvoorbeeld tegen (verdere) stolselvorming (zoals acetylsalicylzuur). Bovendien kan men dat hartkatheterisatie nuttig zijn om de omvang van schade aan de hartspier te bepalen. Het moet binnen twee tot 72 uur worden uitgevoerd, afhankelijk van het risicoprofiel van de patiënt. Verdere therapeutische maatregelen zijn afhankelijk van het resultaat van het onderzoek (bijvoorbeeld verdere medicamenteuze behandeling, ballondilatatie en stentinstallatie, bypass-operatie).
Hieronder worden de verschillende behandelingsopties voor een hartaanval gedetailleerder beschreven.
Hartaanval therapie: Acute PTCA
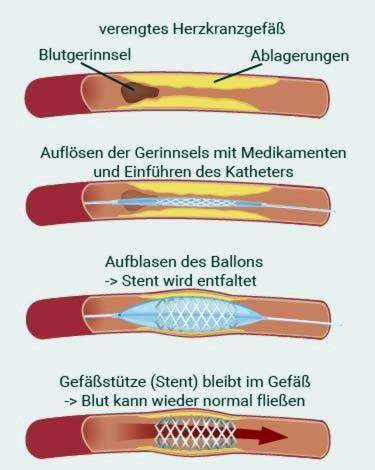
Bij één Hartaanval met ST-segmenthoogte (STEMI) Therapie van eerste keuze is een zogenaamde acute PTCA (percutane transluminale coronaire angioplastiek). Het introduceert onmiddellijk een hartkatheter om het verstopte vat te verwijden met een ballon. Dat heet ballon, Daarna krijgt vaak een hartaanval stent Geïmplanteerd: dit is een kleine metalen stent die is ontworpen om het vat open te houden. Vaak worden stents gebruikt die zijn gecoat met een antistollingsmiddel. Het voorkomt op dit punt dat zich opnieuw een bloedstolsel vormt.
Acute PTCA kan in de meeste gevallen het verstopte bloedvat na een hartaanval heropenen. Het moet binnen 60 tot 90 minuten na het begin van de pijn worden gedaan.
Een dergelijke interventie is echter niet onmiddellijk beschikbaar voor alle STEMI-patiënten, omdat niet elke kliniek hartkatheterisatie heeft. Dus als een hartaanvalpatiënt niet binnen 120 minuten in het ziekenhuis kan worden opgenomen, waar acute PTCA mogelijk is, moet hij er binnen 30 minuten een hebben trombolyse (zie hieronder). Binnen de volgende drie tot 24 uur moet hij vervolgens worden overgebracht naar een cardiologisch centrum voor acute PTCA.
Hartaanval therapie: lysis therapie
De lysis therapie (Thrombolysetherapie) komt bij patiënten met een ST elevatie myocardinfarct (STEMI) in overweging. In het proces wordt het bloedstolsel dat het myocardinfarct heeft veroorzaakt opgelost door medicatie (lysis). De arts injecteert de patiënt met medicijnen in een ader, die de trombus direct afbreekt of de eigen afbraakenzymen van het lichaam (plasminogeen) activeert, die op hun beurt het bloedstolsel oplossen.
De kans dat het coronaire vat weer opent, is het grootst kort na de hartaanval. Soms begint de spoedeisende arts met de lysis-therapie nog voordat de patiënt in het ziekenhuis aankomt.
Lysis kan worden uitgevoerd tot maximaal twaalf uur na een hartaanval. Daarna is het bloedstolsel niet meer goed opgelost en wegen de bijwerkingen van de behandeling op.
Bijwerkingen: De lysismedicijnen die na een hartaanval worden gegeven, remmen sterk de eigen bloedstolling van het lichaam – niet alleen in het hart, maar in het hele lichaam. Als complicatie kan ernstige bloedingen optreden. Tot nu toe kunnen niet-herkende bloedingsbronnen zoals maagzweren of vasculaire misvormingen (aneurysma’s) worden geactiveerd, dus begin met bloeden. Een van de ernstigste bijwerkingen is een hersenbloeding.
Hartaanval therapie: medicatie
Bij een hartaanval schrijft de arts meestal medicatie voor de patiënt voor. Deze moeten gedeeltelijk permanent worden ingenomen. Welke actieve ingrediënten aan de patiënt worden voorgeschreven en hoe lang ze moeten duren, hangt af van het individuele risicoprofiel. Veel voorkomende medicijnen bij patiënten met een hartaanval zijn:
- Acetylsalicylzuur (ASA): De werkzame stof ASA is een zogenaamde bloedplaatjesaggregatieremmer. Dat wil zeggen, het voorkomt dat bloedplaatjes zich ophopen. Bij een acuut myocardinfarct voorkomt dit dat het stolsel groter wordt in de aangetaste kransslagader (of nieuwe stolsels vormt). De spoedeisende arts injecteert de patiënt al, omdat een vroege behandeling de prognose verbetert.
- andere bloedplaatjesaggregatieremmers: Sommige patiënten met een hartaanval krijgen ook clopidogrel, prasugrel of andere bloedplaatjesaggregatieremmers.
- bètablokker: Ze verlagen de bloeddruk, vertragen de hartslag en verlichten het hart. Als het vroeg wordt toegediend, kunt u de omvang van de hartaanval verminderen en levensbedreigende hartritmestoornissen (ventriculaire fibrillatie) voorkomen. De spoedarts kan de bètablokker van de patiënt al toedienen.
- ACE-remmers: Deze medicijnen verwijden de bloedvaten, verlagen de bloeddruk en verlichten het hart. Ze verlagen het sterfterisico bij infarctpatiënten.
- cholesterol-verlagend geneesmiddel: Zogenaamde statines verminderen verhoogde niveaus van “slechte” LDL-cholesterol. Dit vermindert het risico op een nieuwe hartaanval.
Bij één Hartaanval zonder ST-segmentverhoging (NSTEMI) Het wordt meestal onmiddellijk na de diagnose met de medicamenteuze behandeling gestart. Patiënten krijgen bloedplaatjesaggregatieremmers (zoals acetylsalicylzuur, prasugrel), anticoagulantia (zoals fondaparinux) en middelen tegen de bloedsomloop (bètablokkers). Soms is met NSTEMI de medicamenteuze therapie voldoende. Andere therapeutische maatregelen kunnen echter nodig zijn (zoals ballondilatatie of bypass-chirurgie).
Hartaanval therapie: bypass-operatie
Bij sommige patiënten met een hartaanval zijn de kransslagaders zo ingrijpend veranderd dat een bypass-operatie noodzakelijk is: onder algemene anesthesie verwijdert de chirurg eerst een thoracale ader of een oppervlakkige beenader van de patiënt. Hij gebruikt dit vervolgens om het knelpunt van het coronaire vat te overbruggen.
Myocardinfarct: onderzoeken en diagnose
Het dringende vermoeden van een hartaanval is het gevolg van klachten van de patiënt. Maar de tekenen zijn niet altijd duidelijk. Daarom zijn verschillende onderzoeken nodig. Ze helpen om de diagnose hartaanval in te dekken en andere ziekten uit te sluiten, die soortgelijke symptomen kunnen veroorzaken (pijn op de borst enz.). Deze omvatten bijvoorbeeld pericarditis (pericarditis), een traan van de grote lichaamsslagader (aortadissectie) of longembolie.
ECG
Elektrocardiografie (ECG) is de belangrijkste procedure voor het vermoeden van een hartaanval. Daarbij worden elektroden op de borst van de patiënt gemaakt. Deze registreren de elektrische opwinding in de hartspier. Karakteristieke veranderingen in elektrische hartactiviteit geven de grootte en locatie van het infarct aan. Belangrijk voor therapieplanning is het onderscheid tussen een hartaanval met en zonder ST-segmentverhoging:
- Hartaanval met ST-segmenthoogte (STEMI): Bij deze vorm van een hartaanval wordt een bepaald gedeelte van de ECG-golfvorm (het ST-segment) in een boog verhoogd. Het infarct beïnvloedt de gehele hartwand (transmurale hartaanval).
- Hartaanval zonder ST-segmentverhoging (NSTEMI of niet-STEMI): In dit binnenwandinfarct (niet-transmuraal infarct) wordt het ST-segment op het ECG niet verhoogd. Soms is het ECG volledig onopvallend ondanks typische symptomen van een infarct. De diagnose hartaanval kan hier alleen worden gedaan als bepaalde “hartenzymen” in het bloed kunnen worden gedetecteerd (zie hieronder: “bloedtest”).
Bovendien kan ECG ook infarcten detecteren die geen symptomen veroorzaken (stille of stille hartaanval). Hartritmestoornissen zijn ook herkenbaar op het ECG. Dit zijn veruit de meest voorkomende complicatie van een nieuwe hartaanval.
Bovendien helpt het ECG een acuut myocardinfarct te onderscheiden van een recent myocardinfarct.
Sommige infarcten verschijnen niet onmiddellijk nadat ze het ECG zijn binnengekomen, maar worden pas enkele uren later zichtbaar. Daarom worden in geval van een vermoeden van een hartinfarct verschillende ECG-onderzoeken met een tussenpoos van meerdere uren uitgevoerd.
Echografie van het hart (echocardiografie)
Als het ECG geen typische veranderingen vertoont, hoewel de symptomen wijzen op een hartaanval, kan cardiale echografie door de borst helpen. De technische term voor deze studie is “transthoracale echocardiografie”. De arts kan hier verstoringen van de wandbeweging van de hartspier detecteren. Omdat als de bloedsomloop wordt onderbroken door het infarct, het getroffen hartgedeelte niet langer normaal beweegt.
bloedonderzoek
De cardiomyocyten die sterven aan een hartaanval, laten bepaalde enzymen vrij. In een infarct wordt daarom hun concentratie in het bloed verhoogd. Deze omvatten eiwitten die biomarkers worden genoemd Troponin T., Troponin I, myoglobine evenals de Creatinekinase (CK-MB), In de klassieke tests die voor dit doel worden gebruikt, stijgt de concentratie van de enzymen in het bloed echter op zijn vroegst ongeveer drie uur na de hartaanval meetbaar. Nieuwere, meer geavanceerde procedures kunnen de diagnose versnellen.
hartkatheterisatie
Een hartkatheterisatie onthult welk coronaire vat gesloten is en of andere vaten vernauwd zijn. De functie van myocardium en hartkleppen kan ook worden beoordeeld met behulp van dit onderzoek.
Als onderdeel van de hartkatheterisatie introduceert de arts een smalle, flexibele plastic buis in de dijslagader (A. femoralis) en duwt deze tegen de bloedbaan naar het hart. Meestal in het onderzoek coronaire angiografieDit betekent dat een contrastmiddel via de katheter wordt geïnjecteerd zodat de coronaire vaten in een röntgenfoto kunnen worden gevisualiseerd.
Tijdens de hartkatheterisatie kan de gesloten kransslagader ook onmiddellijk worden heropend: de arts introduceert een kleine ballon over de katheter. Hij is gevuld met vloeistof op de plaats van de vaatsluiting, waardoor hij de bottleneck vergroot (ballon of PTCA: zie hierboven). Daarna plaatst de arts meestal een klein metalen raamwerk als een vaatondersteuning (stent) in het vat om het open te houden.
Myocardinfarct: ziekteverloop en prognose
Bepalend voor de acute prognose na een acuut myocardinfarct zijn twee mogelijke complicaties – Hartritmestoornissen (vooral ventriculaire fibrillatie) en een pompstoring van de hartspier (cardiogene shock). Patiënten kunnen sterven aan dergelijke complicaties.
de Prognose op lange termijn Na een acuut myocardinfarct hangt onder andere af van de antwoorden op de volgende vragen:
- Ontwikkelt de patiënt hartfalen (zie hieronder)?
- Kunnen de risicofactoren voor een andere hartaanval (hoge bloeddruk, hoog cholesterol etc.) worden verminderd of helemaal worden geëlimineerd?
- Hoe consequent handhaaft de patiënt een gezonde levensstijl? Deze omvatten bijvoorbeeld regelmatige lichaamsbeweging, een gezond hartdieet, roken vermijden, obesitas verminderen en stress en spanning vermijden.
- Vordert de ziekte van de kransslagaders (vasculaire calcificatie)?
Statistisch gezien sterft vijf tot tien procent van de hartaanvalpatiënten binnen twee jaar na ontslag uit het ziekenhuis aan plotselinge hartdood. Patiënten ouder dan 75 jaar lopen met name risico.
Myocardinfarct: Nazorg
Zeer belangrijk voor de prognose van een hartaanval is de vervolgbehandeling. Al in de eerste dagen na het hartinfarct beginnen de patiënten met Fysiotherapie en ademhalingsoefeningen, Lichamelijke activiteit herleeft de bloedsomloop en voorkomt verdere vasculaire occlusies.
Sommige weken na een hartaanval kunnen patiënten er een hebben cardiovasculaire training beginnen. Maar dit is verre van competitieve sporten! Aanbevolen sporten zijn wandelen, licht joggen, fietsen en zwemmen. Patiënten moeten met hun arts een individueel trainingsprogramma bespreken. Je kunt er ook lid van worden Heart Sports Group verbinden: de gezamenlijke training met andere hartpatiënten kan heel leuk en motiverend zijn.
De meeste hartaanvalpatiënten brengen na ontslag uit het ziekenhuis enige tijd in één door Rehab Facility, Daar leren ze hun leven te veranderen, zodat het risico op een nieuwe hartaanval afneemt.
Zoals hierboven vermeld, moeten risicofactoren voor een (re) hartinfarct zoals hoge bloeddruk, hoog cholesterol, obesitas of diabetes mellitus zoveel mogelijk worden verminderd. Dit omvat het feit dat de patiënten zich houden aan de voorgeschreven therapie door de arts, bijvoorbeeld door nauwgezet de antihypertensiva te gebruiken. Bovendien zijn regelmatige controles bij de arts belangrijk. U kunt problemen dus vroegtijdig herkennen en tijdig maatregelen nemen.
Myocardinfarct: Volgen
Voor veel patiënten heeft een hartaanval gevolgen die uw leven kunnen veranderen. Deze omvatten enerzijds kortetermijngevolgen zoals aritmie, Ze kunnen voorkomen in de vorm van atriumfibrilleren of als levensbedreigende ventriculaire fibrillatie.
Zelfs langdurige gevolgen zijn mogelijk na een hartaanval. Sommige patiënten krijgen er bijvoorbeeld een depressie, Ook een chronisch hartfalen(Hartinsufficiëntie) kan zich ontwikkelen: hartspierweefsel, dat is overleden aan een infarct, wordt vervangen door littekenweefsel, wat de hartfunctie schaadt.
Een revalidatiebehandeling en een gezonde levensstijl helpen dergelijke complicaties en gevolgen van een hartaanval voorkomen. Lees er meer over in het artikel Heart Attack – Follow.
Myocardinfarct: preventie
U kunt een hartaanval voorkomen door de risicofactoren voor atherosclerose zoveel mogelijk te verminderen. Dat betekent:
- Niet roken: Als u zonder sigaretten & Co. doet, kunt u uw risico op een hartaanval aanzienlijk verminderen. Tegelijkertijd wordt het risico op andere gevolgen zoals een beroerte verminderd.
- Gezonde voeding: Omdat een hart-gezond dieet over het mediterrane dieet gaat, bestaat het uit veel verse groenten en fruit en weinig vet. Hier worden in plaats van dierlijke vetten (boter, room, enz.) Bij voorkeur plantaardige vetten en oliën gebruikt (olijfolie, raapzaad, lijnzaadolie, enz.).
- Obesitas verminderen: Slechts een paar kilo minder hebben een positief effect op uw gezondheid. Met een gezond lichaamsgewicht kan een hartaanval en andere ziekten (beroerte, enz.) Worden voorkomen.
- Veel oefening: Wees regelmatig fysiek actief. Het gaat niet om hoogwaardige sporten: een dagelijkse wandeling van een half uur is al beter dan geen sport en verlaagt het risico op een hartaanval. Ook beweging in het dagelijks leven (zoals traplopen, winkelen met de fiets, etc.) draagt bij aan.
- Behandel risicoziekten: Basisziekten zoals diabetes, hoge bloeddruk of verhoogde cholesterolwaarden moeten optimaal worden behandeld. Dit omvat niet alleen het regelmatige gebruik van voorgeschreven medicijnen. Met een gezonde levensstijl (oefening, gezonde voeding, etc.) kan elke patiënt veel bijdragen aan het succes van de therapie zelf.
- Vermijd stress: Probeer zoveel mogelijk langdurige baan en persoonlijke stress te voorkomen. Het is bewezen dat dit het risico op een hartaanval vermindert.
Verdere informatie:
Boek aanbevelingen:
- Herstart: een hartaanval kan het einde zijn – of het begin (Oliver Gaw, 2016, adeo)
- Trauma myocardinfarct: de psychologische coping van een cardiovasculaire ziekte (Mag Alexander Urtz, Dr. Sebastian Globits, 2017)
richtlijnen:
- Pocketrichtlijn “Behandeling van acute hartaanvallen bij patiënten met ST-segmentverhoging (STEMI)” (versie 2017) van de Duitse Cardiac Society – Cardiovascular Research e.V.
- Pocket-Leitlinie “Akutes Koronarsyndrom ohne ST-Hebung (NSTE-ACS)” (Version 2015) der Deutschen Gesellschaft für Kardiologie – Herz- und Kreislaufforschung e.V.
Selbsthilfegruppen:
Deutsche Herzstiftung e.V.
www.herzstiftung.de