Mazelen zijn een zeer besmettelijke, koortsachtige virale infectie. Het begint meestal met griepachtige symptomen voordat de typische mazelen-uitslag ontstaat. In de meeste gevallen genezen mazelen gemakkelijk vanzelf. Soms gaat het om complicaties zoals otitis, longontsteking of een gevaarlijke hersenontsteking. In het bijzonder gevoelig zijn kinderen jonger dan vijf jaar en volwassenen. Lees hier alles wat belangrijk is over mazelen!
Snel overzicht
- Wat zijn mazelen? Zeer besmettelijke virale infectie die wereldwijd wordt verspreid. Het is een van de “kinderziektes”, hoewel in toenemende mate ook adolescenten en volwassenen ziek worden.
- besmetting: Druppelinfectie, direct contact met infectieuze nasale of faryngeale secreties van patiënten (bijvoorbeeld door het delen van bestek)
- symptomen: In de eerste fase griepachtige symptomen, een eerste koorts en witachtige vlekken op het mondslijmvlies (Koplik-vlekken). In de tweede fase, de typische mazelenuitslag (rode, wazige vlekken uit de oren) en een tweede koorts.
- behandeling: Bedrust, bescherming, mogelijk koortsverminderende maatregelen (zoals antipyretica, kuitomslag), hoestmiddel, antibiotica (met extra bacteriële infectie)
- Mogelijke complicaties: bijv. Middenoorontsteking, longontsteking, bronchitis, diarree, pseudo-Krupp (syndroom van Krupp), encefalitis (encefalitis); Langetermijngevolgen: chronische hersenontsteking (subacute scleroserende panencefalitis, SSPE)
- voorspelling: Mazelen genezen meestal gemakkelijk. Complicaties komen in dit land voor bij 10 tot 20 procent van de patiënten. Ongeveer een op de 1.000 mensen kan sterven.
Mazelen: infectie
De overdracht van de mazelenvirussen vindt enerzijds plaats druppel infectie: Geïnfecteerde mensen verspreiden kleine, virus bevattende speekseldruppeltjes in de omgevingslucht tijdens het praten, hoesten en niezen. Andere mensen kunnen deze inhaleren: Zodra de virussen in de speekseldruppels contact hebben met de slijmvliezen in de luchtwegen, kunnen ze het nieuwe “slachtoffer” infecteren. Mazelenvirussen kunnen trouwens tot twee uur in de lucht overleven!
Aan de andere kant kan men ook rondkomen met mazelen direct contact met besmettelijke secreties uit de neus en keel van geïnfecteerde geïnfecteerd. Dit gebeurt bijvoorbeeld wanneer u het bestek of het drinkglas van patiënten gebruikt.
Mazelenvirussen zijn uiterst besmettelijk! Van elke 100 mensen die geen mazelen hadden en er niet tegen zijn ingeënt, hadden 95 contact met mazelenvirussen.
Hoe lang zijn mazelenpatiënten besmettelijk?
Iedereen die besmet is geraakt met mazelen is al besmettelijk drie tot vijf dagen vóór het begin van de typische mazelenuitslag en tot vier dagen later. Het grootste is de besmettelijkheid direct voor de uitbarsting van de uitslag.
Mazelen: incubatietijd
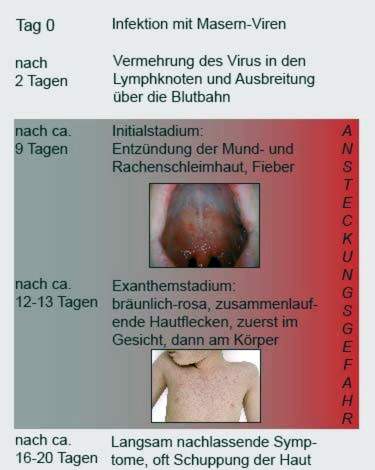
De tijd tussen infectie met een ziekteverwekker en het begin van de eerste symptomen wordt de incubatietijd genoemd. Het is meestal acht tot tien dagen voor mazelen. De typische mazelenuitslag (tweede ziektestadium) treedt meestal twee weken na infectie op.
Mazelen: symptomen
Mazelen in twee ziektestadia met twee koortsafleveringen en andere symptomen:
Voorstadium (prodromaal stadium): De ziekte begint met matige koorts, loopneus, keelpijn en droge hoest. Het gezicht is opgeblazen. Ook vermoeidheid, hoofdpijn en buikpijn, constipatie of diarree en conjunctivitis met fotofobie zijn mogelijke symptomen. De zogenaamde Koplik-vlekken op het mondslijmvlies zijn typisch in de vroege stadia van mazelen: dit zijn omgeschreven, kleine, rode vlekken met een wit centrum (“kalkplonsvlekken”). Ze vormen zich op de wangslijmvliezen in het gebied van de kiezen vanaf de tweede of derde ziektedag. Vanaf de 3e dag wordt het gehele orale en faryngeale slijmvlies rood. Bovendien stijgt de koorts sterk.
De voorloper duurt ongeveer drie tot vier dagen. Tegen het einde zakt de koorts aanvankelijk weer.
Hoofdpodium (exantheemstadium): In deze ziektefase stijgt de koorts weer steil. Het ontwikkelt de typische mazelenuitslag: onregelmatige, drie tot zes millimeter grote, aanvankelijk felrode vlekken die in elkaar overvloeien. Ze vormen zich eerst achter de oren en verspreiden zich vervolgens over het hele lichaam. Alleen handpalmen en voetzolen zijn weggelaten. Binnen enkele dagen worden de vlekken donkerder, bruinpaars.
Na vier tot zeven dagen zullen de Masen-vlekken weer vervagen, in dezelfde volgorde waarin ze zich voordeden (beginnend bij de oren). Deze vervaging wordt vaak geassocieerd met een roos. Tegelijkertijd klinken de andere klachten ook.
Het duurt ongeveer twee weken voordat de patiënt is hersteld. Maar het immuunsysteem is nog langer verzwakt: gedurende ongeveer zes weken is er een verhoogde gevoeligheid voor andere infecties.
Verzachtte mazelen
Bij pasgeborenen die nog steeds antilichamen tegen mazelen bij hun moeder hebben, wordt meestal een mazeleninfectie verzwakt. Dergelijke “verzachtende mazelen” kunnen soms bij andere mensen worden waargenomen. Deze omvatten patiënten die niet het volledige vaccin tegen mazelen hebben gekregen en daarom een zwakke, onvolledige bescherming hebben. Met verzachtende mazelen is de typische uitslag niet volledig ontwikkeld. Dit kan de diagnose moeilijker maken. Niettemin zijn de getroffenen besmettelijk.
Mazelen: complicaties
Af en toe brengt een mazeleninfectie complicaties met zich mee. Vanwege het immuunsysteem van meerdere weken zijn andere ziekteverwekkers zoals bacteriën gemakkelijk spel. Het wordt meestal geassocieerd met mazelen otitis (Otitis media), bronchitis, longontsteking (Longontsteking) en diarree ziekten.
Ook is een sterke ontsteking van het strottenhoofdslijmvlies mogelijk. Artsen spreken ook van Krupp-syndroom of pseudogroep, De getroffenen hebben vooral aanvallen van droge, blaffende hoest en ademhalingsproblemen (zelfs kortademig), vooral ’s nachts.
Zelden foudroyant (giftige) mazelen: De getroffen patiënten krijgen onder andere hoge koorts en huid- en slijmvliesbloedingen. De mortaliteit door deze complicatie bij mazelen is hoog!
Een andere zeldzame maar gevreesde complicatie is er een encefalitis (Encefalitis). Ongeveer vier tot zeven dagen na het begin van de mazelen-uitslag wordt ze zich bewust van hoofdpijn, koorts en bewustzijnsstoornissen (zelfs coma). Ongeveer 10 tot 20 procent van de patiënt sterft. Bij nog eens 20 tot 30 procent veroorzaakt mazelen-gerelateerde encefalitis permanente schade aan het centrale zenuwstelsel.
Zeer zelden komt gemiddeld zes tot acht jaar na de mazeleninfectie een altijd fatale, late complicatie voor – een chronische ontsteking van de hersenen, die bekend staat als subacute scleroserende panencefalitis (SSPE) verwijst naar: mazelenvirussen die de hersenen binnendringen vermenigvuldigen zich en veroorzaken onomkeerbare zenuwbeschadiging. Ten eerste worden gedragsveranderingen zichtbaar. In het verdere verloop worden neurologische aandoeningen zoals spiertrekkingen en epileptische aanvallen evenals zenuwafbraak toegevoegd. In het eindstadium falen alle hersenfuncties – de patiënt sterft.
Van de 100.000 mazelenpatiënten krijgen vier tot elf een SSPE. Vooral kwetsbaar voor dit fatale vervolg van mazelen zijn kinderen jonger dan vijf jaar oud. Er zijn naar schatting 20 tot 60 SSPE-gevallen per 100.000 mazelenpatiënten in deze leeftijdsgroep.
Bij mensen van wie het immuunsysteem wordt onderdrukt door medicatie of andere ziekten (immunosuppressie) of een aangeboren afwijking heeft, kunnen de mazelen aan de buitenkant vrij zwak zijn. De uitslag van mazelen kan ontbreken of atypisch zijn. Er is echter de Gevaar voor ernstige orgaancomplicaties, Dit omvat een progressieve vorm van longontsteking (Giant cel longontsteking). Soms ontwikkelt zich een speciaal type encefalitis (Mazelen Inclusie Lichaam Encefalitis, MIBE): Het veroorzaakt de dood bij ongeveer drie van de tien patiënten.
Mazelen: oorzaken en risicofactoren
Mazelen worden veroorzaakt door het zeer besmettelijke mazelenvirus. De ziekteverwekker behoort tot de paromyxovirus-familie en wordt wereldwijd verspreid.
Van bijzonder belang is de ziekte in Afrikaanse en Aziatische ontwikkelingslanden: mazelen behoren tot de tien meest voorkomende infectieziekten en eindigen vaak in de dood.
In Duitsland is het aantal mazelenziekte sinds de introductie van het mazelenvaccin gedaald. Sinds enkele jaren zijn dit voor het grootste deel minder dan 2000 gevallen per jaar. Er zijn echter altijd tijdelijke regionale of landelijke uitbraken van mazelen. Bovendien wordt al enkele jaren waargenomen dat steeds meer adolescenten en (jonge) volwassenen “kinderziektes” krijgen.
Mazelen: onderzoeken en diagnose
De ziektesymptomen, vooral de uitslag, geven de arts belangrijk bewijs van mazelen. Er zijn echter enkele ziekten met vergelijkbare symptomen, namelijk rodehond, goudsbloem en roodvonk. Om verwarring te voorkomen, moet daarom een laboratoriumonderzoek het vermoeden van mazelen bevestigen. Verschillende tests zijn mogelijk, waarbij het bewijs van antilichamen tegen mazelenvirussen de meest voorkomende is:
- Detectie van specifieke antilichamen tegen het mazelenvirus: snelste en veiligste diagnostische methode. Als monstermateriaal wordt bloed van de patiënt gebruikt (bij vermoedelijke hersenontsteking mogelijk zenuwwater = hersenvocht). De test is meestal positief zodra de typische mazelen-uitslag verschijnt. Maar soms zijn de antilichamen nog niet detecteerbaar.
- Detectie van het virale genoom (RNA van mazelenvirus): Voor dit doel wordt een urinemonster, speekselmonster, tandenzakvloeistof of een keeluitstrijkje genomen. De virale genetische sporen die daarin worden gevonden, worden versterkt door middel van de polymerasekettingreactie (PCR) en kunnen dus duidelijk worden geïdentificeerd.
- Teelt van mazelenvirussen: Voor dit doel wordt monstermateriaal (urinemonster, speekselmonster, enz.) Blootgesteld aan optimale groeiomstandigheden om de aanwezige pathogenen te kweken. Dat is hoe ze kunnen worden geïdentificeerd. Deze procedure is zeer tijdrovend en wordt alleen in speciale gevallen uitgevoerd (bijvoorbeeld bij patiënten met een onderdrukt immuunsysteem).
Mazelen zijn aan te melden!
Mazelen behoren tot de te melden ziekten. Zodra de eerste symptomen op mazelen wijzen, moet de arts worden geraadpleegd. Het vermoeden, de werkelijke ziekte en ook het overlijden van mazelen moet door de arts worden gemeld aan de verantwoordelijke gezondheidsinstantie (met de naam van de patiënt).
Als mazelen of een bewezen infectie worden vermoed, moeten de getroffenen uit de buurt van gemeenschapsvoorzieningen (scholen, kinderdagverblijven, enz.) Blijven. Dit geldt ook voor werknemers van dergelijke voorzieningen. Patiënten mogen niet eerder worden opgenomen dan vijf dagen na de uitbarsting van de mazelen-uitslag.
Mazelen: behandeling
Er is geen specifieke therapie voor mazelen. Maar ze kunnen de symptomen verlichten en het genezingsproces ondersteunen. Deze omvatten bedrust in de fase van acute ziekte en fysieke bescherming, Als de ogen van de patiënt gevoelig zijn voor licht, moet de ziekenhuiskamer iets zijn verduisterd wees – direct licht op de patiënt moet worden vermeden. Zorg er ook voor dat de kamer goed geventileerd en niet benauwd.
Experts bevelen mazelenpatiënten aan, genoeg drinken – vooral met koorts en zweten. In plaats van een paar grote proties moeten over de dag worden verdeeld verschillende kleine maaltijden worden geconsumeerd.
Bijvoorbeeld tegen koorts Wadenwickel en indien nodig antipyretische medicijnen, Het gebruik van het medicijn moet eerst met een arts worden besproken. Hetzelfde geldt als u hoestmiddel Wilt gebruiken (hoestverwijderaar of hoestblokker).
De koorts en pijnstiller acetylsalicylzuur (ASA) is niet geschikt voor kinderen. Anders kan het zeldzame maar levensbedreigende Reye-syndroom zich ontwikkelen in combinatie met koortsachtige infecties!
Bij een extra infectie met bacteriën (zoals middenoor of longontsteking) schrijft de arts het meestal voor antibiotica.
Als de mazelen het Krupp-syndroom veroorzaken of encefalitis is er één Behandeling in het ziekenhuis noodzakelijk!
Mazelen: ziekteverloop en prognose
Mazelen genezen gemakkelijk bij de meeste patiënten. In 10 tot 20 procent van de gevallen treden echter complicaties op. Getroffen zijn vooral kinderen jonger dan vijf jaar en volwassenen ouder dan 20 jaar. Dergelijke complicaties bij mazelen kunnen ook fataal zijn. Dit geldt met name voor hersenontsteking die zich kort na infectie ontwikkelt of jaren later als late complicaties. Volgens de Wereldgezondheidsorganisatie (WHO) is het sterftecijfer voor mazelen in ontwikkelde landen zoals Duitsland maximaal 0,1 procent (1 sterfte per 1.000 mazelenpatiënten). In ontwikkelingslanden kan dit aanzienlijk hoger zijn, bijvoorbeeld door ondervoeding.
Levenslange immuniteit
Je kunt mazelen maar één keer in je leven krijgen: iedereen die een infectie heeft overleefd, is levenslang beschermd tegen een hernieuwde infectie met mazelenvirussen. In het geval van infectie vormt het immuunsysteem specifieke antilichamen tegen de ziekteverwekker. Een deel ervan blijft na genezing in het lichaam. Als het later gaat om een hernieuwd contact met mazelenvirussen, worden de antilichamen onmiddellijk actief en elimineren de indringer.
Zwangere vrouwen die antilichamen tegen mazelen hebben, dragen ze over op het ongeboren kind via de navelstreng. De maternale antilichamen blijven tot enkele maanden na de geboorte in het lichaam van het kind en voorkomen zo een infectie. Deze zogenaamde nestbescherming gaat door tot ongeveer de zesde levensmaand.
vaccinatie tegen mazelen
Mazelen kunnen zeldzame maar ernstige complicaties veroorzaken, waaronder sterfgevallen. Daarom beveelt het Permanent Comité voor vaccinatie (STIKO) van het Robert Koch Institute (RKI) aan dat alle zuigelingen, peuters en niet-gevaccineerde volwassenen tegen mazelen worden gevaccineerd.
Op 17 juli 2019 besloot het federale kabinet om mazelen te nemen. Dienovereenkomstig wordt een mazelenvaccin voorgeschreven voor kinderen die naar kinderopvang gaan. Hetzelfde geldt voor schoolkinderen. Maar zelfs volwassenen die in gemeenschapsvoorzieningen werken, zoals leerkrachten, kleuterleidsters en medisch personeel, zijn onderworpen aan vaccinatie, als ze de mazelen nog niet hebben ondergaan. Evenzo vluchtelingen die in een vluchtelingenopvang wonen.
Het mazelenvaccin is een zogenaamd levend vaccin, Het bevat daarom verzwakte mazelenvirussen die hun pathogene effecten geheel of gedeeltelijk hebben verloren. Desondanks reageert het immuunsysteem met de vorming van specifieke antilichamen tegen het mazelenvirus (daarom is het mazelenvaccin een zogenaamd actieve vaccinatie). Deze antilichaamproductie duurt enige tijd, maar na vier tot zes weken zijn de specifieke antilichamen in het bloed detecteerbaar.
Maar het mazelenvaccin kan zijn volledige beschermende werking ontwikkelen twee doses vaccin noodzakelijk: de eerste dosis wordt meestal gegeven aan zuigelingen tussen de leeftijd van 11 en 14 maanden. De tweede moet tussen 15 en 23 maanden worden gegeven (ten vroegste vier weken na de eerste dosis vaccin).
Het mazelenvaccin wordt meestal samen met de bof- en rodehondvaccins gegeven. Deze combinatievaccinatie is bekend onder de afkorting MMR-vaccin.
Ook moeten volwassenen die niet worden gevaccineerd, volgens de aanbeveling van STIKO de mazelenvaccinatie van het MMR-vaccin in de vorm van een enkele dosis goedmaken, op voorwaarde dat
- ze hebben niet zo’n vaccin (of alle aanbevolen doses voor het vaccin) gekregen als kind of
- Het is onduidelijk of ze zijn gevaccineerd (onduidelijke vaccinatiestatus).
Dit geldt vooral voor Volwassenen na 1970 werden geboren. In deze leeftijdsgroep zijn velen noch gevaccineerd noch hebben ze de mazelen als kind ondergaan. Mazelen veroorzaken meer ernstige complicaties bij volwassenen dan bij kinderen.
Mogelijke bijwerkingen van mazelenvaccin
Het mazelenvaccin wordt over het algemeen goed verdragen. Soms komt het op de injectieplaats tot roodheid, zwelling en pijn. Bovendien kunnen aangrenzende lymfeklieren zwellen. Ook zijn een verhoogde lichaamstemperatuur, vermoeidheid, hoofdpijn en gastro-intestinaal ongemak mogelijk. Dergelijke klachten zijn slechts tijdelijk en zullen binnenkort voorbij zijn.
Bij ongeveer vijf procent van de gevaccineerden ontwikkelt zich meestal in de tweede week na het zogenaamde vaccin. Dit wordt gebruikt om symptomen van verzwakte mazelen te beschrijven, zoals matige koorts, milde uitslag en ademhalingsaandoeningen. Deze vaccins zijn niet besmettelijk!
Vaccinatie na blootstelling
Als onbeschermde mensen contact hebben gehad met een mazelenpatiënt, kunnen ze tot drie dagen later worden ingeënt. Dit kan meestal een ziekte-uitbraak voorkomen. Voor dit ‘noodvaccin’ is het combinatievaccin tegen mazelen, bof en rodehond (BMR-vaccinatie) aanbevolen.
Bij immuungecompromitteerde mensen kan het postexpositional mazelenvaccin ook door middel van passieve immunisatie gedaan: Twee tot zes dagen na de (vermoede) infectie worden al antilichamen tegen mazelenvirussen geïnjecteerd. Dit biedt de gevaccineerde onmiddellijke bescherming in tegenstelling tot “normale” (actieve) mazelenvaccinatie. Dit duurt echter slechts een beperkte tijd: de “vreemde” antilichamen worden geleidelijk afgebroken door het immuunsysteem.
Zwangere vrouwen en kinderen jonger dan zes maanden kunnen ook passieve immunisatie krijgen na mazeleninfectie. De actieve mazelen-Vaccinatie is niet toegestaan tijdens de zwangerschap (geen levende vaccins! 9 en niet goedgekeurd voor kinderen jonger dan zes jaar.
Verdere informatie
richtlijnen:
RKI-gids “Mazelen” van het Robert Koch Institute (2014)