Rosacea (rosacea) is een inflammatoire, chronische aandoening van de gezichtshuid die in periodes loopt. Het begint met roodheid van de huid. Later kunnen vasculaire dilataties, blaren, knobbeltjes en weefselneoplasma worden toegevoegd. De getroffenen lijden aan jeuk en pijn, stressvol is ook de cosmetische beperking. Ontdek hier alles wat belangrijk is over rosacea – symptomen, oorzaken, diagnostiek, behandeling en prognose.

Snel overzicht
- Wat is Rosacea? Chronische inflammatoire huidziekte die vordert in spatten en in verschillende mate van ernst. Beïnvloed is meestal het gezicht, zelden andere delen van het lichaam.
- symptomen: In eerste instantie vluchtige huidroodheid (erytheem), later vaak vasodilatatie, inflammatoire blaren en knobbeltjes evenals weefselvorming (phymen). Bovendien, brandende, jeukende huid en doordringende pijn. De speciale vorm Ophthalmorosazea beïnvloedt het oog en kan onbehandeld leiden tot ernstige problemen met het gezichtsvermogen.
- Triggers en risicofactoren:sterke, langdurige UV-straling (zonnebaden, solarium), warmte, warme baden en douches, bepaalde cosmetica, alkalische lotion (> 7), speciale medicijnen, koffie en thee, alcohol en nicotine, stress.
- behandeling:Medicijnen (zalven, crèmes, lotions, antibiotica), laserbehandeling, sclerotherapie, fotodynamische therapie, chirurgie; Vermijd typische triggers zoals UV-straling, hitte, gekruid eten, alcohol en bepaalde toiletartikelen en cosmetica
- oorzaken:Nog steeds onduidelijk. Een genetische aanleg in interactie met verschillende immunologische, microbacteriële en neurologische factoren wordt vermoed.
- voorspelling:Chronisch beloop, niet volledig te genezen. Met de juiste behandeling, zorg en geschikte levensstijl kunnen de symptomen goed worden beheerst en kunnen de terugvallen worden verminderd. Soms stopt de ziekte plotseling.
Rosacea: symptomen
de Rosacea (rosacea, “koperen roos”) is een huidaandoening (dermatose). Het beïnvloedt de klassieke manier gezicht en zelden andere delen van het lichaam.
De rosacea loopt in sporen en in verschillende mate van ernst, die typische symptomen vergezellen. Bovendien kunnen de symptomen van patiënt tot patiënt verschillen, zodat ze niet altijd duidelijk aan een ernst kunnen worden toegewezen.
Voorstadium: rosacea diathese
Typisch voor het begin van een rosacea zijn plotselinge, vluchtige roodheid van de huid (Erytheem). Ze hebben vooral invloed op de wangen, neus, kin en het midden van het voorhoofd. Zelden komt rosacea ook voor op andere delen van het lichaam, zoals de ogen, hoofdhuid, borst of nek.
Ernst I: Rosacea erythematosus teleangiectatica
Kom tot de huid roodheid vaatverwijding (Telangiectasia) in de gezichtshuid. De huid is droog en desquamates af en toe gemakkelijk. Bovendien hebben de getroffenen ook last van jeuk brandende, stekende pijn.
Ernst II: Rosacea papulopustulosa
In dit stadium treden bovendien ontstekingsroodheid op Bubbels (puistjes) en Knobbeltjes (papels) als rosacea symptomen. Ze verdwijnen meestal na enkele weken. Soms ontwikkelen ze zich ook lymfoedeem (Vochtretentie) in gezichtsweefsel.
Omdat acne-achtige inflammatoire huidlaesies zich ontwikkelen in rosacea, werd de ziekte voorheen ten onrechte “acne rosacea” genoemd.
Ernst III: Glandulaire hyperplastische rosacea
Dit is de zwaarste vorm van rosacea. Bindweefsel en talgklieren vergroten, waardoor bolvormig wordt Gezwellen (Phymas) ontstaan bijvoorbeeld een bolvormige neus of aardappelneus (rhinophym). Om cosmetische redenen hebben patiënten meestal veel last van deze huidveranderingen.
In tegenstelling tot acne vormen zich geen mee-eters op rosacea. Als u typische rosacea-symptomen en mee-eters ervaart, lijdt u waarschijnlijk aan een gemengde vorm.
Speciale vormen van rosacea
Naast de klassieke rosacea zijn er enkele speciale vormen die relatief zelden voorkomen.
de oculair wordt waargenomen bij ongeveer elke vijfde getroffen persoon. Het beïnvloedt het oog, naast de klassieke huidziekte rosacea of geïsoleerd. Typische symptomen zijn vergrote bloedvaten in de ogen, evenals ontstekingen van oogleden (Lidrandentzündung = Blepharitis) en conjunctiva (conjunctivitis = conjunctivitis). De ogen zijn meestal droog en branden vaak. De Ophtalmorosacea moet zeer nauwlettend worden gevolgd. Als het niet wordt behandeld, kan het keratitis veroorzaken, wat in extreme gevallen tot blindheid leidt.
Bij de Rosacea fulminans De typische symptomen zijn bijzonder duidelijk binnen een paar dagen of weken. Meestal worden jonge vrouwen getroffen, terwijl mannen bijna nooit worden getroffen. Zodra de rosacea fulminans is overwonnen, verschijnt deze meestal niet meer.
Op een gram-negatieve rosacea Het komt wanneer de ziekte al enkele weken is behandeld zonder langdurig succes met antibiotica. Toen werden alleen bepaalde ziekteverwekkers vernietigd. Anderen, zogenaamde gramnegatieve bacteriën, hebben het overleefd. Ze vermenigvuldigen zich en veroorzaken vervolgens verdere huidreacties.
Als de rosacea wordt behandeld met glucocorticoïden (steroïde hormonen zoals cortison), nadat de medicatie is gestopt Steroidrosacea ontwikkelen. Dit gaat vaak veel moeilijker dan de rosacea die je echt wilde behandelen. Om deze reden wordt rosacea alleen in uitzonderlijke gevallen met deze geneesmiddelen behandeld.

Rosacea: behandeling
Met speciale medicijnen en de juiste cosmetische zorg, kunnen rosacea-symptomen vaak aanzienlijk worden verlicht. Als het onbehandeld blijft, wordt rosacea meestal erger in batches.
Bovendien of als alternatief voor medicamenteuze behandeling, kunnen verdere therapiemethoden worden gebruikt. Deze omvatten sclerotherapie, fotodynamische therapie en chirurgische procedures. Bovendien moeten mensen met rosacea het dieet in de gaten houden en typische triggers van de symptomen zoveel mogelijk vermijden.
Sommige patiënten gebruiken homeopathie bij de behandeling van rosacea (vaak in aanvulling op conventionele medische therapie). Een effectiviteit van de alternatieve genezingsmethode is nog niet wetenschappelijk bewezen. Niettemin melden sommige patiënten een verbetering van de symptomen.
Rosacea-behandeling met medicijnen
Behandeling met medicijnen is het belangrijkste onderdeel van rosacea-therapie. Men maakt onderscheid tussen lokale en systemische therapie. De ervaring heeft geleerd dat de combinatie van lokale en systemische rosacea-therapie bijzonder effectief is.
Lokale (actuele) rosacea-behandeling
Hier wordt het medicijn als een zalf, gel of lotion rechtstreeks op de aangetaste huid aangebracht. Welke doseringsvorm het meest effectief en het best wordt verdragen, is afhankelijk van het individuele geval. De externe behandeling van rosacea wordt meestal gedurende een zeer lange periode uitgevoerd (zoals actuele onderhoudstherapie). De twee belangrijkste gebruikte actieve ingrediënten zijn:
- metronidazole (een antibioticum)
- azelaïnezuur
Van beide middelen wordt gezegd dat ze een ontstekingsremmend effect hebben op rosacea. Ze kunnen ook het typisch overreagerende immuunsysteem in rosacea vertragen. Azelaïnezuur zorgt er ook voor dat bepaalde huidcellen (keratocyten) niet teveel groeien.
Bovendien kunnen andere stoffen worden gebruikt voor lokale rosacea-therapie:
- permethrine: Goed gedoseerd, het werkelijke gif heeft een positief effect op de rosacea.
- clindamycine: Het antibioticum wordt ook in uitzonderlijke gevallen lokaal gebruikt.
- retinoïden: Net als permethrin, worden ze ook gebruikt bij acne.
- calcineurineremmers: Ze helpen vooral met een steroïde rosacea.
De genoemde stoffen bestrijden voornamelijk de knobbeltjes en blaren. Ze helpen meestal echter niet tegen het typische blozen van het gezicht. In de VS daarentegen een speciale gel met het actieve ingrediënt brimonidine ontwikkeld. Sinds 2014 is het ook toegelaten in de EU. Het medicijn zorgt ervoor dat de bloedvaten in de gezichtshuid samentrekken. Als gevolg hiervan vervaagt de roodheid.
Systemische rosacea-behandeling
Sommige mildere vormen van rosacea vereisen lokale behandeling. In meer ernstige gevallen is echter aanvullende systemische rosacea-behandeling noodzakelijk. Het medicijn wordt intern gebruikt, bijvoorbeeld in de vorm van tabletten. Aldus passeert het actieve ingrediënt door het bloed in het hele lichaam. Dit maakt systemische rosacea-therapie effectiever dan de lokale. Aan de andere kant komt het vaak tot sterkere bijwerkingen.
De meeste zijn voor systemische rosacea-therapie antibiotica gebruikt, in het bijzonder twee groepen:
- tetracyclines: Doxycycline en minocycline zijn de meest gebruikte geneesmiddelen in deze groep geneesmiddelen. Ze zijn de eerste keuze in de antibioticabehandeling van rosacea omdat ze beter worden verdragen door de maag en darmen dan macroliden.
- macroliden: Deze groep geneesmiddelen omvat bijvoorbeeld erytromycine en claritromycine. Macroliden worden gebruikt wanneer patiënten tetracyclines niet kunnen verdragen.
Antibiotica worden eigenlijk gebruikt om bacteriën te bestrijden. Bij rosacea-behandeling wordt echter een ander werkingsmechanisme van deze stoffen benut: bij lage doses hebben de antibiotica een overwegend ontstekingsremmend en dempend effect op het overreagerende immuunsysteem – vergelijkbaar met metronidazol en azelaïnezuur bij lokale rosacea-behandeling.
Naast antibiotica gebruikt systemische rosacea-behandeling soms ook actieve ingrediënten die normaal worden gebruikt voor lokale behandeling – zoals tabletten metronidazole.
ook retinoïden zoals isotretinoïne kan de symptomen van rosacea verlichten bij interne toediening, zoals uit studies blijkt. Isotretinoïne is echter alleen in Duitsland goedgekeurd voor de behandeling van ernstige acne. Daarom wordt het alleen in uitzonderlijke gevallen buiten de officiële goedkeuring (“off-label”) voor ernstige rosacea gebruikt. Grote voorzichtigheid is geboden omdat het gebruik van isotretinoïne-capsules veel bijwerkingen kan hebben, waaronder ernstige, zoals irritatie van de huid en slijmvliezen. Bovendien mag isotretinoïne niet worden gebruikt door vrouwen die zwanger kunnen worden (risico op misvormingen bij kinderen!).
In tegenstelling tot veel andere huidziekten, wordt rosacea slechts zelden behandeld met glucocorticoïden (“cortiosis”), omdat deze middelen meestal de toestand verergeren. Zelfs na een eerste herstel keren de symptomen meestal nog meer terug na stopzetting van het cortisone-preparaat.
Laserbehandeling en sclerose
Met een laserbehandeling kunnen de aanhoudende roodheid en vasculaire verwijding (telangiectasia) meestal goed worden verwijderd. Voor dit doel wordt de aangetaste huid behandeld met gebundelde, energierijke lichtstralen. Op deze manier kunt u ook phymmen verwijderen.
Vasculaire dilataties kunnen ook zuur worden met behulp van elektrische stroom.
Fotodynamische therapie (PDT)
Bij fotodynamische therapie ontvangen rosacea-patiënten eerst een stof die de huid gevoeliger maakt voor licht. Deze zogenaamde fotosensitizer wordt afgezet op de aangetaste delen van de huid. Vervolgens worden deze gebieden bestraald met licht met een bepaalde golflengte. Dit wijzigt de structuur van de fotosensitizer. Als gevolg hiervan vernietigt de stof defecte huidstructuren.
Chirurgische therapie
De rosacea kan ook chirurgisch worden behandeld, zoals met een dermabrasie of een dermashaving. Deze methoden worden voornamelijk gebruikt in phymen. Ze worden daarom in meer detail beschreven in het artikel “Rosacea: Rhinophyma”.
Verander dieet & vermijd triggers
Het is ook erg handig als mensen met rosacea het dieet veranderen. Er is geen speciaal rosacea dieet. Maar zoals de ervaring leert pittige kruiden, erg warm eten en drinken evenals alcohol Als u een vergroting van het gezicht heeft, moet u dit als patiënt niet doen. Zorg voor een gezond, uitgebalanceerd dieet, Verminder met name de uwe Vet- en suikerconsumptie ten gunste van veel groenten en fruit. Dit helpt voorkomen dat de poriën de gezichtshuid verstoppen. Dit heeft op zijn beurt een positief effect op het uiterlijk van de huid.
Bovendien moet u testen hoe uw rosacea op verschillende voedingsmiddelen reageert. Telkens opnieuw bewust zonder individuele voeding en observeer of en hoe de rosacea-symptomen hierdoor veranderen.
Het is ook belangrijk dat je het typische hebt vrijlating vermijd een rosacea boost:
- sterke, langdurige UV-straling (zonnebaden, solarium)
- Warmte, warme baden en douches, saunabezoeken
- Was lotions en zeep met alkalische pH (> 7)
- bepaalde cosmetica
- bepaalde medicijnen
- Koffie en thee
- alcohol
- nicotine
- spanning
Ook kunnen hormonale veranderingen, zoals tijdens de zwangerschap, een ziekteboost veroorzaken. Praat erover met uw arts.
Rosacea-patiënten reageren verschillend op de verschillende mogelijke triggers. Bekijk daarom precies op welke prikkels uw huid reageert en pas uw levensstijl hierop aan.
Rosacea: zorg
De rosacea-huid moet goed worden verzorgd. Dit kan helpen bij medicatie en / of andere therapiemethoden. Omdat bepaalde ingrediënten en onjuist gebruik van verzorgingsproducten de huid kunnen irriteren en dus de symptomen kunnen vergroten.
Juiste huidverzorging
Zorg voor de volgende tips tijdens huidverzorging:
- Reinig de gezichtshuid alleen met lauw water. Extreme watertemperaturen en snel veranderende temperaturen kunnen leiden tot plotseling spoelen (spoelen).
- Gebruik geen gezichtspeeling, omdat deze bovendien de rosacea-huid irriteert.
- Gebruik alleen verzorgings- en wasproducten zonder menthol, kamfer, natriumlaurylsulfaat en adstringerende middelen.
- Vermijd water met een hoge hardheid.
- Dep de gezichtshuid na het wassen voorzichtig met een handdoek in plaats van met de handdoek te wrijven.
- Gebruik zeep en waslotions met een licht zure pH (<7).
Wat gezichtsreiniging betreft, zijn zogenaamde wassyndetten goed geschikt voor rosacea-patiënten. Dit zijn kunstmatige wasactieve stoffen met een relatief lage pH (4.5-5.5) die veel zachter voor de huid zijn dan traditionele zepen.
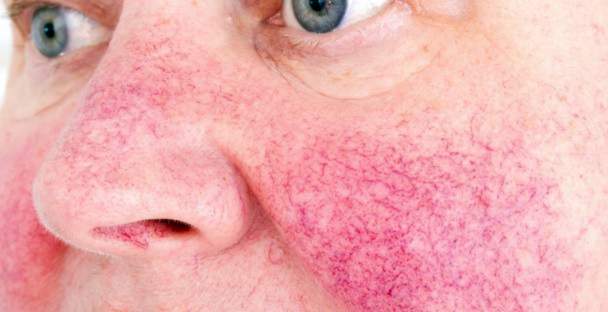
Opgelet, zon!
UV-stralen zijn een belangrijke risicofactor voor rosacea-patiënten. Daarom moet u uw huid zorgvuldig beschermen tegen (sterke) UV-straling:
- Vermijd direct zonlicht tussen lente en herfst.
- Ga niet naar solariumbezoeken.
- Gebruik zonbeschermingsproducten met een hoge zonbeschermingsfactor (50+) en breng ze meerdere keren per dag aan. Liever fysieke zonnebrandmiddelen met titaniumdioxide of zinkoxide (apotheek). In rosacea worden deze als beter getolereerd door de huid beschouwd dan chemische zonnebrandmiddelen.
Rosacea: crème, zalf of lotion?
De producten verschillen qua water- en vetgehalte. Een zalf bevat geen water, alleen vet. Een crème heeft daarentegen een bepaalde hoeveelheid water. Een lotion bevat zelfs meer water dan vet. Het wordt daarom ook een olie-in-water-emulsie genoemd.
Voor rosacea-patiënten zijn producten met een hoog watergehalte ideaal, zoals crèmes en lotions. Omdat ze geen poriënblokkerende vetlaag op de huid vormen, maar de huid laten ademen zonder deze uit te drogen. Hetzelfde geldt voor preparaten op basis van glycerine of siliconenolie (cyclomethicone, dimethicone).
U moet volledig afzien van producten met geur- of kleurstofadditieven, omdat deze de huid onnodig irriteren.
Tip: vraag gedetailleerd advies in de apotheek voordat u uw verzorgingsproducten koopt.
Make-up bij Rosacea
Kortom, je kunt ook rosacea-make-up gebruiken. Zorg er echter voor dat de producten vrij zijn van irriterende ingrediënten zoals menthol, kamfer, natriumlaurylsulfaat en adstringerende middelen. Bovendien mogen de cosmetica de talgklieren niet verstoppen, dus niet-comedogeen.
Doe het zonder heel sterke make-up. Omdat dit moeilijk te verwijderen is, wat op zijn beurt huidirritatie kan veroorzaken. Aan de andere kant is het logisch om een speciale rosacea-make-up te gebruiken die de roodheid van het gezicht goed bedekt en gemakkelijk te verwijderen is.
Rosacea-patiënten kunnen zeer individueel op cosmetica reageren. Als u merkt dat u een product niet kunt verdragen, moet u de toepassing onmiddellijk stoppen en een alternatief proberen.
Rosacea: Rhinophyma
Het rhinophyma is een symptoom van rosacea, dat zich kan ontwikkelen in een ernstig ziekteverloop. Het is een proliferatie van bindweefsel en talgklieren (phyme). Rhinophyme komt meestal voor op de neus. Deze zogenaamde knolneus of aardappelneus wordt vooral waargenomen bij oudere mannen.
Phyme wordt behandeld met medicijnen of een operatie. Vooral op chirurgisch gebied kan tegenwoordig goed optisch behandelingssucces worden bereikt. Er is echter de mogelijkheid dat later een nieuwe bolvormige neus wordt gevormd.
Meer over “rhinophyma” in rosacea lees in het artikel Rosacea: Rhinophyma.
Rosacea: oorzaken en risicofactoren
Afhankelijk van welk onderzoek wordt gebruikt, lijdt tussen 2 en 20 procent van de bevolking in Duitsland aan rosacea. Mensen ouder dan 30 jaar worden meestal getroffen. Maar zelfs kinderen kunnen in uitzonderlijke gevallen rosacea oplopen. Ernstige verschillen tussen de geslachten kunnen niet worden waargenomen – bij vrouwen komt rosacea slechts iets vaker voor. Bovendien worden lichte huidtypen vaker getroffen dan donkere.
De typische symptomen van rosacea zijn een permanente verwijding van de bloedvaten en een chronische ontsteking van de huid. De oorzaken zijn nog niet volledig begrepen. Een genetische aanleg wordt vermoed. In combinatie met verschillende factoren kan dit leiden tot de ontwikkeling van een rosacea, geloven experts.
Hoe wordt een rosacea gemaakt?
Onder andere speelt waarschijnlijk de lichaam immuunsysteem een rol. Het produceert zeker antimicrobiële stoffen in de huid, die moeten vechten tegen het binnendringen van ziekteverwekkers. Sommige van deze stoffen veroorzaken ontstekingen en veroorzaken ook nieuwe bloedvaten (angionegenese). Dit is normaal en nuttig om binnenvallende ziekteverwekkers te vernietigen. In het bloed van rosacea-patiënten werden echter aanzienlijk verhoogde concentraties van deze antimicrobiële stoffen gedetecteerd. Dit zou de pathologische dermatitis en weefselregeneratie kunnen verklaren.
Als een trigger van de immuunreactie zijn zeker micro-organismen vermoed. Zo is de huid van rosacea-patiënten vaak bovengemiddeld met zogenaamde demodex (Demodex folliculorum) bevolkt. De microscopische kleine dieren zijn inderdaad op de huid van elk mens. Bij rosacea-patiënten lijken ze echter vaker te voorkomen en de hierboven beschreven ontstekingsreactie te activeren.
Bovendien is er bewijs dat in een rosacea receptoren van het immuunsysteem werkt niet goed. Deze receptoren herkennen vreemde lichamen en produceren bepaalde stoffen om ze te bestrijden. In geval van een ontregeling De receptoren reageren echter te sterk en veroorzaken zo aanhoudende huidontsteking.
Last but not least ook ontstoken zenuwen om een rol in het gezicht te spelen tijdens de vorming van rosacea. De zenuwen beheersen de bloedvaten door ze in warmte te plaatsen en bij koud weer samen te trekken. Bij rosacea-patiënten werkt de communicatie tussen zenuwen en bloedvaten in het gezicht niet goed omdat de zenuwen ontstoken zijn. Dit leidt tot ontregeling – zelfs met zwakke stimuli zoals gekruid voedsel, verwijden de bloedvaten zich, zonder vervolgens weer volledig te samentrekken.
Rosacea: onderzoeken en diagnose
In de meeste gevallen kan de dermatoloog de rosacea herkennen op basis van de typische symptomen (roodheid van de huid, verwijde bloedvaten, enz.). Speciale onderzoeken zijn daarom meestal niet nodig.
Soms trekt de arts zich terug uit vermoedelijke rosacea huidmonster (Biopsie). Het wordt nader bekeken onder de microscoop. Zo kunnen optisch vergelijkbare huidziekten worden uitgesloten, zoals de zeldzamere vlinderkorstmossen of stewardessenziekte (cosmetische acne). Bovendien helpt de studie om de ernst van rosacea te beoordelen.
Rosacea: ziekteverloop en prognose
Rosacea is meestal chronisch en intermitterend – fasen met sterkere symptomen worden afgewisseld met periodes waarin de symptomen verdwijnen of op zijn minst verbeteren. Hoewel de ziekte niet volledig te genezen is, maar goed kan worden bestreden met de juiste behandeling, huidverzorging en levensstijl. Soms komt dat rosacea zelfs tot stilstand zonder verdere ontwikkeling.
Verdere informatie
Boeken:
- Rosazea: A guide, Volker Nölle, Volker Sayn, WiKu uitgeverij voor wetenschap en cultuur, 2003
richtlijnen:
- Richtlijn “Rosacea” van de Duitse Dermatologische Vereniging (2013)
Self-help:
- Duitse rosacea help e.V.