Depressie is een ernstige psychische aandoening. De patiënten voelen zich erg depressief, verliezen hun interesses en zijn uitgeput en impotent. De ziekte houdt lang aan en verbetert meestal niet zonder behandeling. Hoe herken je depressie, hoe ontwikkelt het zich en welke therapieën helpen? Lees hier alle belangrijke informatie over!

Depressie: kort overzicht
- Voornaamste verschijnselen: diepe depressie, verlies van interesse, lusteloosheid
- Naast de symptomen: et al Slapeloosheid, zelftwijfel, schuldgevoel, concentratieproblemen
- therapie: verschillende vormen van psychotherapie en medicijnen (antidepressiva)
- oorzaken: gedeeltelijke genetische aanleg, geestelijk letsel, gestoord boodschappermetabolisme in de hersenen, stress
- Zelfmoord risico: 10 tot 15 procent van de patiënten neemt hun eigen leven. Een therapie beschermt!
Depressie – symptomen
Depressie is een ernstige psychische aandoening die professioneel moet worden behandeld. In tegenstelling tot verdriet en lusteloosheid, die deel uitmaken van het leven, verdwijnt depressie niet na een tijdje en verbetert niet door afleiding of aanmoediging.
Drie hoofdsymptomen van depressie
Hoe depressie te herkennen Typisch zijn de volgende drie belangrijkste symptomen:
Depressieve stemming: De getroffenen lijden erg aan een diepe depressie. De depressieve stemming is bijna ononderbroken, ernstig en duurt minstens twee weken.
Innerlijke leegte en verlies van belangen: Een kenmerkend symptoom van depressie is ook dat de getroffen persoon noch vreugde noch andere gevoelens voelt. Innerlijk voelt hij zich leeg en emotioneel. De interesse in sociale contacten, werk en hobby’s vervalt. Poging tot bemoediging door de medemens heeft geen effect. Zelfs positieve ervaringen verbeteren de stemming niet. Alles lijkt hen hopeloos, dus sommigen verliezen de wil om te leven.
Lusteloosheid en vermoeidheid: Omgaan met dagelijkse taken is moeilijk of zelfs onmogelijk voor depressieve mensen. Ze voelen zich mentaal en fysiek voortdurend uitgeput. Zelfs ’s ochtends opstaan wordt een prestatie, zodat sommige mensen het bed niet verlaten vanwege hun depressie. Moeheid wordt normaal.
Bijwerkingen van depressie
Typisch voor depressie zijn ook de volgende secundaire symptomen:
- sterke zelftwijfel
- Schuldgevoelens en zelfbeschuldiging
- Concentratie- en aandachtsstoornissen
- extreme behoefte aan slaap of slapeloosheid
- sterke rusteloosheid en innerlijke onrust
- Verlies van seksuele interesse
Depressiesymptomen bij mannen
Bij mannen wordt depressie minder vaak gediagnosticeerd. Voor een deel is het omdat ze zich vaak anders uitdrukken dan vrouwen met een depressie. Agressie, ernstige prikkelbaarheid, lage impulscontrole en lage stresstolerantie zijn veel voorkomende bijwerkingen. Ze nemen meer risico’s dan normaal, bijvoorbeeld als ze veel te snel autorijden. Vaak consumeren ze meer alcohol dan normaal of roken ze meer. Ze verwijten hun medemensen en zijn ontevreden over zichzelf en de wereld. Een reden zou kunnen zijn dat ze de depressieve gevoelens als zwak en onmannelijk voelen en daarom anders leven.
Attentie, suïcidaal!
De negatieve gedachten kunnen bij een ernstige depressie zo sterk worden dat zelfmoordgedachten ontstaan. Bij sommige depressieve mensen is het risico op zelfmoord zeer hoog. Ongeveer tien tot vijftien procent van de patiënten met een depressie sterft aan zelfmoord.
Hulp zoeken! Als je zelf aan zelfmoord denkt, of denkt dat dit het geval kan zijn bij een familielid, zoek dan zonder aarzeling hulp. De schijnbaar hopeloze situatie is een symptoom van depressie dat met de juiste ondersteuning kan worden overwonnen. Eerste hulp bij depressie en zelfmoordgedachten landelijk in de telefonische counseling op 0800-1110111 en 0800-1110222. Dit is anoniem, gratis en 24 uur per dag toegankelijk. De Duitse Depressionsliga biedt aanbiedingen van zelfhulpgroepen aan op www.depressionsliga.de.
Zelftest voor depressie
Heb je de indruk dat je misschien depressief bent? Belangrijke opmerkingen worden verstrekt door online zelftests, zoals de gerenommeerde Goldberg-test, ontwikkeld door de psychiater Ivan K. Goldberg. Belangrijk: een dergelijke zelftest kan de diagnose door een arts of therapeut niet vervangen. Zoek hulp als de test deze aanbeveling geeft.
Lichamelijke symptomen bij depressie
Depressie wordt vaak geassocieerd met lichamelijke klachten die geen aanwijsbare organische oorzaak hebben. Dergelijke symptomen worden somatisch genoemd. Typische lichamelijke symptomen zijn onder meer:
- cardiovasculaire aandoeningen
- Hoofd- en rugpijn
- Maag- en darmproblemen,
- slaapstoornissen
- anorexia
- zeldzame ook sterkere eetlust
- een ochtend laag
- seksuele afkeer
somatisatiestoornis
Soms zijn de fysieke symptomen zo prominent dat de depressie niet onmiddellijk wordt herkend. Artsen spreken dan van een somatisch syndroom. De fysieke symptomen verschijnen in fasen en verdwijnen weer bij de behandeling van depressie.
Als de arts geen organische oorzaak voor de symptomen vindt, kan hij de verborgen depressie onthullen als de werkelijke oorzaak door vragen te stellen. Als dit het geval is, zal hij een zogenaamde somatisatiestoornis diagnosticeren. Dit betekent niet dat de patiënten zich alleen de symptomen voorstellen, maar alleen dat de depressie zich manifesteert in fysieke vorm.
Wanen en hallucinaties van depressie
Een grote depressieve episode gaat soms gepaard met wanen en hallucinaties. De patiënten hebben bijvoorbeeld last van waanvoorstellingen of obsessieve gedachten. Dergelijke waan depressies zijn bijzonder moeilijk te behandelen. Naast antidepressiva worden ook antipsychotische medicijnen gebruikt.
Verdriet of depressie?
Depressiesymptomen kunnen vergelijkbaar zijn met die van diepe rouw. Maar er zijn cruciale verschillen. Dit houdt in dat, in tegenstelling tot depressie bij een rouw, de depressieve stemming niet altijd hetzelfde blijft. De meeste rouwenden kunnen ondanks hun verlies lachen en tussendoor vreugde voelen. Mensen kunnen dat niet doen met een depressie.
Bovendien verbetert de stemming van rouwenden meestal met de tijd. Verdriet kan abrupt terugkeren door de gedachte aan verlies. Maar gaandeweg zal een rouwende persoon steeds meer genieten van mooie ervaringen. De steun van vrienden en familie kan hem een troost zijn. In sommige gevallen verandert een rouwreactie echter in een depressie.
Depressie – behandeling
Elke derde persoon ontwikkelt een depressie in de loop van zijn leven, zegt de statistieken. Een snelle behandeling is dan belangrijk, omdat de getroffenen veel last hebben van hun aandoening. Bovendien wordt therapie moeilijker en neemt het risico dat de ziekte chronisch wordt toe.
Afhankelijk van de ernst van de ziekte, wordt depressie meestal behandeld met psychotherapie, antidepressiva of een combinatie van beide. De combinatietherapie is vooral geïndiceerd voor chronische en recidiverende depressie. Zelfs met ernstige depressies adviseren experts een combinatie van beide behandelmethoden.
Psychotherapie voor depressie
Voor mensen met een depressie zijn er veel psychotherapeutische aanbiedingen. Op dit moment dekken de kas echter alleen de kosten van cognitieve gedragstherapie en zogenaamde psychodynamische psychotherapieën.
psychotherapie
Psychotherapie vereist geduld en toewijding van de patiënt gedurende een periode van maanden. Degenen die erbij betrokken raken, kunnen hun depressie op de lange termijn echter vaak overwinnen en hun algehele psychologische stabiliteit verbeteren.
Cognitieve gedragstherapie
In een cognitieve gedragstherapie zoekt de patiënt met hulp van de therapeut naar manieren om uit de depressie te komen. Onder andere worden negatieve gedachten, patronen en overtuigingen blootgelegd, gecontroleerd op hun juistheid en, indien nodig, vervangen door nieuwe, positievere manieren van denken.
Psychodynamische psychotherapie
Psychodynamische psychotherapie is gebaseerd op het idee dat depressie vaak wordt veroorzaakt door verlies en ondraaglijke ervaringen die niet goed konden worden verwerkt. Deze moeten tijdens de therapie worden verwerkt. Psychodynamische psychotherapieën omvatten klassieke psychoanalyse en diepe psychologische psychotherapie.
Andere soorten psychotherapie voor depressie
Interpersoonlijke therapie (IPT) is een kortetermijntherapie die speciaal is ontwikkeld voor de behandeling van depressieve aandoeningen. Ze combineert therapeutische concepten uit gedragstherapie en psychodynamische therapie. Een belangrijk therapeutisch doel is het leren van vaardigheden en strategieën voor het omgaan met conflicten die bijdragen aan het ontstaan of het in stand houden van een depressie.
De kosten voor de ITP worden echter nog niet door de fondsen gedekt. Dit geldt ook voor andere vormen van therapie, zoals systemische therapie, gezinstherapie, Gestalt-therapie of kunsttherapie. Ze worden echter vaak aangeboden als ondersteunende therapieën voor intramurale behandeling.
Dit geldt ook voor aanvullende therapeutische maatregelen, zoals psycho-educatie, ergotherapie, groepen familieleden, het leren van ontspanningstechnieken en lichaams- en bewegingstherapieën.
Depressie: medicamenteuze therapie
Antidepressiva kunnen met succes de symptomen van depressie behandelen. Het effect treedt echter vaak pas na weken op. De medicijnen worden meestal voorgeschreven voor ernstigere depressies of wanneer de patiënt tegen psychotherapie is.
Er is echter geen garantie dat de medicijnen het gewenste effect zullen hebben. Elke persoon reageert anders op de actieve ingrediënten: sommige profiteren enorm, in andere werken ze nauwelijks of krijgen de patiënten vooral de bijwerkingen.
Als de medicatie wordt stopgezet, bestaat er een risico op terugval – vooral als het abrupt gebeurt. Stop daarom niet zelf met het gebruik van antidepressiva, maar bespreek de procedure met uw arts!
Selectieve serotonine heropname remmers (SSRI)
Selectieve serotonine heropname remmers (SSRI’s) of serotonine norepinefrine heropname remmers (SNRI’s) worden momenteel gebruikt om depressie te behandelen. Ze verhogen het niveau van “gelukshormoon” serotonine in de hersenen en hebben een stemmingsverbeterend effect. De medicijnen hebben aanzienlijk minder bijwerkingen dan oudere medicijnen. Typische bijwerkingen zijn misselijkheid, innerlijke rusteloosheid en seksuele disfunctie.
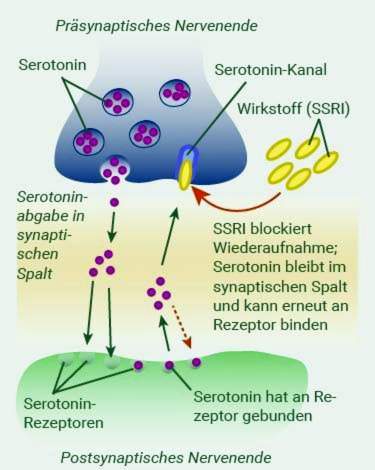
Tricyclische antidepressiva
Tricyclische antidepressiva behoren tot de oudste geneesmiddelen die worden gebruikt voor depressie. Ze hebben echter sterke bijwerkingen zoals een droge mond, tremoren, vermoeidheid en constipatie. Vooral bij oudere mensen kunnen ook hartritmestoornissen en verhoogde hartslag optreden. Tricyclische antidepressiva worden daarom bijna alleen voorgeschreven als nieuwere medicijnen niet werken.
Monoamineoxidaseremmers
De monoamine-oxidaseremmers (MAO) worden al lang gebruikt tegen depressie. Ze hebben vergelijkbare bijwerkingen als de tricyclische antidepressiva. Speciale voorzichtigheid is geboden met tranylcypromine. Dit ingrediënt vereist een strikt dieet met weinig tyramine. Tyramine zit bijvoorbeeld in zuivelproducten, wijn en worst. Als de patiënt tyraminerijk voedsel niet vermijdt, kunnen ernstige bijwerkingen zoals hypertensie optreden.
Andere medicijnen tegen depressie
Hoewel lithium geen klassiek antidepressivum is, wordt het vaak gebruikt als stemmingsstabilisator bij depressie. Het zou ook het risico op zelfmoord moeten verminderen.
Sint-janskruid is een kruidenmiddel dat vooral bij milde tot matige depressies kan helpen. De interacties met andere medicijnen zijn problematisch. Het vermindert bijvoorbeeld de effecten van voorbehoedsmiddelhormoonpreparaten.
elektroconvulsietherapie
Met behulp van elektroconvulsietherapie kan in veel gevallen een depressie worden behandeld waarbij medicatie en psychotherapie falen. Onder korte verdoving door huidige impulsen wordt een korte “epileptische aanval” geactiveerd. Dit idee kan beangstigend zijn. In feite is de patiënt niet op de hoogte van de procedure en zijn de risico’s laag.
wax therapie
Voor de wekkertherapie moeten patiënten de tweede helft van de nacht of de hele nacht wakker blijven. Hoewel deze methode de depressie niet kan genezen, kan het de symptomen tijdelijk verlichten. Patiënten voelen zich voor het eerst sinds lange tijd goed, al is het maar voor korte tijd. Dit is niet alleen een enorme opluchting, het geeft hen ook de hoop hun depressie daadwerkelijk te overwinnen.
Depressie – hulp voor zelfhulp
Recente studies zijn tot de conclusie gekomen dat ook hulpaanbiedingen zonder direct therapeutcontact nuttig kunnen zijn. Een mogelijkheid is instructies voor zelfhulp. De getroffenen kunnen zelf veel informatie lezen en hebben slechts af en toe contact met een deskundige die hen ondersteunt. Dit kan bijvoorbeeld helpen om de wachttijd tot therapie te overbruggen.
Op internet gebaseerde therapieën en apps
Een ander alternatief is professioneel advies via internet. Therapie wordt uitgevoerd met behulp van een speciaal computerprogramma. Ondertussen zijn er ook zogenaamde depressie-apps en chatbots, die het beheer van depressie vergemakkelijken. Ze zijn gebaseerd op elementen van cognitieve gedragstherapie.
Sport als een antidepressivum
Het huis uit, uit de depressie! Bij depressie bevelen experts ook regelmatige lichamelijke training aan. Dit kan depressieve symptomen aanzienlijk verminderen – zowel op korte als op langere termijn. Regelmatige lichaamsbeweging kan zelfs net zo goed werken als een antidepressivum. Verklaringen zijn de vermindering van stress en mogelijk een verandering van boodschappersubstanties zoals serotonine en noradrenaline.
Het psychologische effect van sport kan echter een nog grotere impact hebben: patiënten komen uit de spiraal van lusteloosheid en terugtrekking. Ze ervaren dat ze iets kunnen doen voor hun eigen emotionele welzijn. Eigenwaarde wordt versterkt en hopeloosheid onderdrukt. Degenen die sporten in een groep, profiteren ook van het gevoel van gemeenschap en sociaal contact, dat meestal minder en minder wordt bij depressies.
Intramurale of poliklinische therapie voor depressie?
Een milde of matige depressieve fase kan vaak worden behandeld door poliklinische psychotherapie. De ziekenhuisopname in een kliniek is vooral nodig voor een ernstige depressie. Medicatie, verschillende psychotherapeutische therapieën en intensieve zorg in de kliniek helpen de patiënt terug te keren naar een gestructureerde dagelijkse routine.
Als er een groot risico op zelfmoord bestaat, kunnen depressieve mensen ook tegen hun wil in een kliniek worden opgenomen.
Omgaan met depressieve familieleden
Heb je de indruk dat iemand in je buurt lijdt aan een depressie? Dan moet je hem aanmoedigen om er met een arts over te praten. Als de betrokken persoon geen motivatie heeft, kunt u mogelijk de organisatie overnemen en mogelijk zelfs begeleiden. Het is belangrijk om snel te handelen! Omdat een depressie meestal niet vanzelf verdwijnt. Het wordt vaak erger als het niet wordt behandeld.
Maar zorg ook voor jezelf: het ondersteunen van een depressief familielid is extreem vermoeiend. De sombere stemming, lusteloosheid en het verlies van interesse – zelfs voor partners, familie en vrienden – kunnen uw eigen levenslust erg beïnvloeden. Normaal gesproken is een relatie gebaseerd op wederzijds geven en nemen. Maar nu moet je geduld, aandacht en ondersteuning geven zonder veel terug te krijgen. En misschien zonder dat de situatie snel verbetert.
Dit is stressvol en frustrerend. Het is daarom normaal dat familieleden zich hulpeloos en vindingrijk voelen en zich schuldig voelen. Geef deze gevoelens toe. Niet alleen uw familielid wordt getroffen door de ziekte, maar ook u!
Als gezinsleden moeten ze daarom hulp zoeken. Ontdek eerst het klinische beeld van depressie. Een beter begrip van de achtergronden en mechanismen van de ziekte is erg belangrijk voor een goed beheer van de ziekte. Alleen dan kun je begrijpen dat een depressieve persoon niet in staat is zichzelf bij elkaar te brengen en dat aanmoedigingspogingen niet kunnen helpen.
Bijstandsessies geven ook familiehulpgroepen. Aanbiedingen zijn te vinden op de pagina’s van Federale Vereniging van familieleden van geestelijk gehandicapten e.V. op www.bapk.de.
Wat u kunt doen om uw dierbaren te helpen en uzelf tegen burn-out te beschermen, leest u in de tekst Depressie – familieleden.
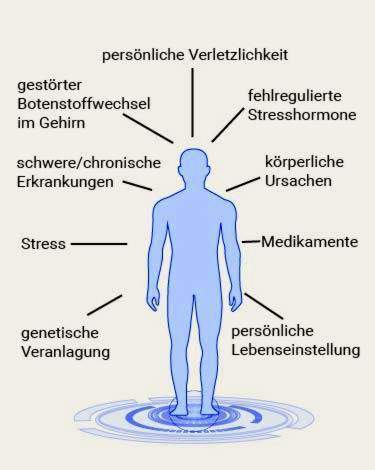
Depressie: oorzaken en risicofactoren
Hoe depressie zich ontwikkelt is nog steeds niet helemaal duidelijk. Er wordt echter aangenomen dat er altijd verschillende factoren op elkaar inwerken – intern en extern. Deze omvatten biologische, genetische en psychosociale triggers. De grootte van de invloed van de verschillende factoren varieert van geval tot geval.
Genetische invloeden
Tweelingen en adoptiestudies hebben aangetoond dat depressie ook een genetische wortel heeft. Het risico op het ontwikkelen van depressie is groter als andere bloedverwanten al ziek zijn. Dit geldt vooral wanneer ze op jonge leeftijd ziek werden.
Als een identieke tweeling bijvoorbeeld lijdt aan depressie, ontwikkelt de andere in ongeveer 40 procent van de gevallen een depressie. In duizelingwekkende tweelingen gebeurt dit ongeveer de helft zo vaak, dus in 20 procent van de gevallen. Tot op zekere hoogte is depressie erfelijk.
Kwetsbaarheid – vatbaarheid voor depressie
Kwetsbaarheid beschrijft hoe kwetsbaar een persoon is voor een psychische stoornis.
Bij mensen met een hoge kwetsbaarheid kan weinig stress depressie veroorzaken. Maar als de kwetsbaarheid laag is, kunnen mensen goed omgaan met zeer stressvolle gebeurtenissen. Zulke mensen worden veerkrachtig genoemd, zo veerkrachtig. Het is niet alleen de objectieve ernst van de last die bepaalt of een persoon lijdt aan een depressie.
Aanzienlijke invloed heeft ook de ervaring die een persoon in zijn leven heeft opgedaan. Mensen die bijvoorbeeld traumatische ervaringen hebben gehad zoals misbruik of verwaarlozing in hun jeugd, hebben een bijzonder hoog risico op het ontwikkelen van een depressie. Het is echter ook bepalend welke vaardigheden iemand heeft opgedaan om met stressvolle situaties om te gaan.
Gestoord boodschappermetabolisme in de hersenen
Zenuwcellen in de hersenen communiceren met elkaar via elektrische impulsen en boodschappersubstanties, zogenaamde neurotransmitters. Er zijn aanwijzingen dat dit zogenaamde hersenmetabolisme tijdens depressie is veranderd.
Een verstoord noradrenaline- of serotonineniveau in het hersenweefsel kan bijvoorbeeld verantwoordelijk zijn voor depressie. Als deze niet in balans zijn, interfereert dit met de uitwisseling tussen de zenuwcellen. En dat beïnvloedt op zijn beurt gevoelens en gedachten negatief.
Het feit dat neurotransmitters in de hersenen daadwerkelijk een rol spelen bij depressie wordt ondersteund door de effecten van antidepressiva zoals serotonine heropname remmers. Deze hypothese verklaart echter niet waarom het meestal weken duurt voordat de medicijnen werken.
Verkeerd gereguleerde stresshormonen
Andere verklaringen suggereren een ontregeling van de stresshormonen epinefrine, noradrenaline en cortisol voor depressie. In het bijzonder is bij depressieve mensen een verhoogde cortisolspiegel gevonden. Dit kan de oorzaak zijn van, maar ook het gevolg van depressie.
Stress als een trigger
Het is zelfs bekend dat stress een cruciale rol speelt bij het ontstaan van depressie. Omgekeerd veroorzaakt depressie ook zelf stress. Bijvoorbeeld door het verlies van kwaliteit van leven, maar ook wanneer het beroep niet meer kan worden uitgeoefend of spanningen met de sociale omgeving optreden.
Sommige levende hazen worden op zichzelf geassocieerd met verhoogde stress. Deze omvatten bijvoorbeeld de puberteit of de toegang tot het pensioen. In dergelijke fasen neemt het risico op depressie toe.
Zelfs ingrijpende gebeurtenissen in het leven zijn stressvol. Deze omvatten negatieve ervaringen zoals banenverlies, scheiding of een ernstige ziekte. Zelfs positieve gebeurtenissen veroorzaken echter stress: zelfs met een promotie verhoogt de geboorte van een kind of een bruiloft de kans op het ontwikkelen van depressie.
In feite melden mensen met een depressie vaak moeilijke gebeurtenissen vóór het begin van de ziekte. In veel gevallen verschijnt depressie ook uit het niets.
Negatieve denkpatronen
Het is niet altijd het lot of de genen: de persoonlijke levenshouding heeft invloed op het risico op depressie. Mensen die slecht over zichzelf en over de wereld denken en zwart zien voor de toekomst, hebben meer kans om ziek te worden. Een goed zelfbeeld en optimisme beschermen echter tegen depressie. Je kunt er iets aan doen: negatieve denkpatronen en ideeën kunnen positief worden veranderd door passende oefeningen.
Vrouwelijk geslacht
Vrouwen hebben ongeveer twee keer zoveel kans op depressie als mannen. Een mogelijke verklaring is dat vrouwen kwetsbaarder zijn voor hormonale schommelingen, zoals menstruatie.
Sterke hormonale veranderingen brengen ook een zwangerschap met zich mee die bij sommige vrouwen tot een zwangerschapsdepressie leidt. De zogenaamde postpartum-depressie of postpartum-depressie treft ook veel vrouwen.
Lage sociaaleconomische status is ook een risicofactor voor depressie – en meer vrouwen leven in armoede dan mannen.
Bovendien wordt depressie minder vaak waargenomen bij mannen. Sommigen zijn bang om zwakte te tonen en hulp te zoeken. Maar ze hebben ook atypische symptomen zoals agressief en buitensporig gedrag.
Lichamelijke ziekten en depressie
Sommige lichamelijke ziekten kunnen ook bijdragen aan depressie. Vooral hersenziekten en hormonale aandoeningen zoals hypothyreoïdie of hyperthyreoïdie beïnvloeden de emotionele wereld. Bij het syndroom van Cushing worden bijvoorbeeld buitensporige hoeveelheden cortisol afgegeven in de bijnierschors. Het gevolg is vaak een depressieve fase.
Zware en chronische ziekten zijn ook een constante last voor de psyche. Zo ontwikkelen mensen die lijden aan kanker, ernstige hart- en vaatziekten maar ook diabetes, vaak een depressie. Het is ook mogelijk dat de geneesmiddelen die worden gebruikt voor de behandeling of die verband houden met de fysiologische ziekteprocessen het risico op depressie verhogen.
Omgekeerd kan depressie het verloop van dergelijke ziekten nadelig beïnvloeden of, in sommige gevallen, hun ontwikkeling bevorderen. Met een dergelijke combinatie van lichamelijke en geestelijke aandoeningen is het altijd belangrijk om geestelijk en lichamelijk lijden gelijk te behandelen.
Depressie en somatoforme stoornissen
Bovendien geven depressies de voorkeur aan zogenaamde somatoforme aandoeningen. Dit zijn chronische klachten waarvoor geen organische oorzaak kan worden gevonden. Deze omvatten vooral pijn, bijvoorbeeld in de rug, buik of gewrichten. Maar ook indigestie, hartproblemen of ademhalingsproblemen kunnen somatoform zijn.
Extra psychische aandoeningen
Mensen met een depressie lijden vaak aan andere psychische stoornissen. Nogmaals, het is belangrijk om beide ziekten te herkennen en dienovereenkomstig te behandelen. Deze omvatten
- angststoornissen
- obsessief-compulsieve stoornis
- alcoholisme
- persoonlijkheidsstoornissen
- Eetstoornissen
Winterdepressie: gebrek aan licht als trigger
Sommige mensen zijn alleen depressief in het donkere seizoen – maar elk jaar. Depressie in de winter is een van de seizoensgebonden affectieve stoornissen (SAD = seizoensgebonden affectieve stoornissen). Symptomen zoals gebrek aan drive, verlies van interesse en depressie komen grotendeels overeen met die van een klassieke depressie, maar zijn meestal mild. Typisch voor een Witerdepression zijn ook een uitgesproken behoefte aan slaap en hunkeren naar snoep. Dat is de reden waarom mensen met winterdepressie meestal in de wintermaanden zwaarder worden.
De oorzaak van de aandoening is vermoedelijk het gebrek aan daglicht, waarvoor sommige mensen bijzonder gevoelig zijn. In het donker geeft het lichaam grote hoeveelheden slaaphormoon melatonine af. Dit hormoon maakt je niet alleen moe, maar ook je humeur.

De belangrijkste therapie voor de preventie en behandeling van winterdepressie is lichttherapie. Het vermindert depressieve fasen, vooral tijdens de winterdepressie. Voor dit doel zit de patiënt twee weken vóór zonsopgang en na zonsondergang 30 tot 60 minuten voor een apparaat dat sterk kunstmatig daglicht uitstraalt. Als dit niet genoeg is, kunnen extra medicijnen en psychotherapie helpen.
Als u meer wilt weten over het onderwerp, lees dan nu het artikel Winterdepressie.
Medicijnen en medicijnen
Het innemen van bepaalde medicijnen kan ook de stemming beïnvloeden. Deze omvatten cardiovasculaire medicijnen zoals bètablokkers, maar ook cortison en aanverwante stoffen, hormonale anticonceptiva en sommige neurologische medicijnen zoals anti-epileptica en Parkinson-medicijnen.
Zelfs medicijnen zoals alcohol, cannabis en andere stoffen die de psyche beïnvloeden, kunnen het begin van een depressie bevorderen.
Wie lijdt aan een depressie?
Mensen kunnen op elke leeftijd depressief worden. Volgens de Federal Health Survey lijden momenteel ongeveer drie miljoen mensen in Duitsland aan depressies. Depressie komt zo vaak voor – en ze kunnen iedereen treffen.
Depressie bij kinderen en adolescenten
Depressie treft ook jongeren: ongeveer één tot twee procent van de kleuters en basisschoolkinderen en tussen de drie en tien procent van de jongeren hebben er last van. In zeldzame gevallen worden zelfs zeer jonge kinderen ziek. Bij kinderen wordt depressie echter vaak niet herkend.
Hoe manifesteert depressie zich bij kinderen? Symptomen zoals verdriet en terugtrekking worden bij kinderen snel geclassificeerd als een overgevoeligheid die van nature komt. Depressie is ook vaak anders bij kinderen dan bij volwassenen. Sommigen krijgen driftbuien, anderen zijn extreem aanhankelijk. Zelfs kleinere kinderen zijn vaak moeilijk om hun gevoelens te beschrijven. Ze klagen dan bijvoorbeeld over buikpijn of hoofdpijn, hoewel de ziel eigenlijk lijdt.
Voor tieners worden melancholie en humeurigheid ook beschouwd als normale bijwerkingen van deze ontwikkelingsfase. Dit kan inderdaad het geval zijn, maar de oorzaak is niet zelden ook een depressie die behandeling vereist. Omdat de puberteit als een tijd van onrust met hormonale turbulentie en stress jonge mensen bijzonder kwetsbaar maakt voor depressie.
Het terugvalpercentage is vooral hoog bij kinderen en adolescenten met een depressie. Omdat de psychische stoornis de functies van de hersenen, die nog steeds in ontwikkeling zijn, permanent kan veranderen. Daarom is snelle en effectieve therapie vooral belangrijk voor jongeren. Hulp kan worden verleend aan gespecialiseerde psychotherapeuten voor kinderen en adolescenten. Naast cognitieve gedragstherapie kan gezinstherapie waarbij de gezinsomgeving betrokken is, nuttig zijn. Voor kleine kinderen is er het aanbod van een speltherapie.
Als u meer wilt weten over hoe depressie zich manifesteert bij kinderen en adolescenten en hoe u hen kunt helpen, lees dan het artikel Depressie bij kinderen en adolescenten.
leeftijd depressie
Voor veel mensen is veroudering een proces dat vooral verlies met zich meebrengt: pensionering van het werk dompelt velen onder in leegte en het gevoel dat ze niet langer nodig zijn. De partner of goede vrienden sterven. Lichamelijke fitheid neemt af en er treden ziektes op. Al deze veranderingen belasten en veroorzaken stress. Daarom neemt het risico op depressie toe met de leeftijd. Ongeveer 15 procent van de mensen ouder dan 65 lijdt eraan. Maar dit wordt vaak over het hoofd gezien: 40 procent van de leeftijdsdepressie blijft onbekend.
Sociale terugtrekking, uitputting en depressie worden snel verkeerd geïnterpreteerd als gevolg van natuurlijke verouderingsprocessen. Zelfs symptomen zoals gebrek aan concentratie en vergeetachtigheid worden vaak roekeloos geclassificeerd als beginnende seniele dementie.
Het kan worden hersteld met behulp van een passende behandeling, zelfs op oudere leeftijd, veel joie de vivre. Antidepressiva en psychotherapie zijn geschikt voor de behandeling van leeftijdsdepressie.
Wenn Sie mehr darüber erfahren möchten, wie sich Depressionen bei alten Menschen äußern und was man dagegen tun kann, lesen Sie den Beitrag Altersdepression.
Depression: Untersuchungen und Diagnose
Fürchten Sie an einer Depression zu leiden, sollten Sie dringend einen Arzt, Psychiater oder Psychotherapeuten kontaktieren. Eine Depression ist eine ernstzunehmende Erkrankung, die möglichst frühzeitig behandelt werden sollte. Je eher die Therapie beginnt, desto besser stehen die Heilungschancen.
Untersuchungen zur Depression
Als ersten Ansprechpartner können Sie Ihren Hausarzt aufsuchen. Dieser kann aufgrund von körperlichen Untersuchungen und einem ausführlichen Gespräch den Verdacht überprüfen. Folgende Fragen könnte der Hausarzt Ihnen in einem Erstgespräch stellen. Sie zielen auf Symptome ab, die typisch für Depressionen sind.
- War Ihre Stimmung in den letzten Wochen oft niedergeschlagen oder gedrückt?
- Haben Sie sich in letzter Zeit oft freudlos gefühlt?
- Waren Sie in letzter Zeit häufig antriebslos und müde?
- Hatten Sie in letzter Zeit gehäuft Selbstzweifel, Schuldgefühle oder negative Gedanken?
- Leiden Sie unter Schlafstörungen?
- Hatten Sie in letzter Zeit Schwierigkeiten, sich zu konzentrieren?
- Hat sich in letzter Zeit Ihr Appetit verändert?
- Wie lange dauern diese Symptome schon an?
Körperliche Auslöser
Schwieriger ist die Diagnose, wenn vor allem körperliche Symptome im Vordergrund stehen. Viele Patienten klagen über Kopf-, Rücken- oder Bauchschmerzen sowie Herz-Kreislauf-Probleme. Über körperliche Symptome zu reden, fällt vielen leichter, da diese gesellschaftlich akzeptierter sind als psychische Erkrankungen. Vor allem Männer betonen häufig stärker die körperlichen Anzeichen und gehen weniger auf ihre seelischen Symptome ein.
Körperliche Untersuchungen
Körperliche Ursachen der Symptome lassen sich anhand verschiedener Untersuchungen ausschließen. Dazu gehört eine Blutuntersuchung, unter Umständen auch eine Computertomografie (CT) des Gehirns. Denn auch ein niedriger Blutzuckerspiegel, Mangel an Vitamin B12, eine Demenz, eine Schilddrüsenunterfunktion sowie Veränderungen im Gehirn können depressive Symptome auslösen.
Die Diagnose Depression ist unwahrscheinlich, wenn manische Phasen auftreten, die eher auf eine Bipolare Störung hinweisen. Zudem kann auch ein Missbrauch von psychoaktiven Substanzen, beispielsweise Drogen, Symptome verursachen, die sonst an eine Depression denken lassen würden..
Bestätigt sich der Verdacht der Depressionserkrankung, wird der Arzt den Patienten an eine spezialisierte Klinik oder einen ambulanten Psychiater oder Psychotherapeuten überweisen.
Depressionen und andere Erkrankungen
Depressionen treten häufig in Kombination mit verschiedenen anderen psychischen Krankheiten und Störungen auf. Es ist wichtig, diese bei Depressiven zu erkennen. Denn die Therapie kann nur dann erfolgreich sein, wenn auch die anderen seelischen Probleme behandelt werden. Zu den seelischen Begleiterkrankungen von Depressionen gehören:
- Angst- oder Panikstörungen
- Suchterkrankungen
- Eetstoornissen
- Persönlichkeitsstörungen
- Demenzerkrankungen
Auch manche körperlichen Krankheiten gehen häufig mit Depressionen einher. Dabei scheinen körperliche und psychische Belastung sich gegenseitig zu verstärken. Dazu zählen vor allem
- Herz-Kreislauf-Erkrankungen
- Diabetes
Diagnose Depression
Die Diagnose einer behandlungsbedürftigen (klinischen) Depression erfolgt nach Ausschluss anderer Ursachen auf Basis der Internationalen Klassifikation von Krankheiten, ICD 10. Depressionen werden attestiert, wenn der Patient mindestens zwei der drei Hauptsymptome (depressive Stimmung, Intersaen- und Freudverlust, Antriebslosigkeit) und eines der Nebensymptome über mehr als zwei Wochen zeigt. Depressionen werden abhängig von der Zahl und der schwere der Symptome in drei Schweregrade eingeteilt: leicht, mittel und schwer (Major Depression).
Depression – Definitionen und Begriffsklärungen
Was man unter einer Depression versteht, hat sich im Laufe der Zeit mehrfach grundlegend verändert. Da auch veraltete Vorstellungen von Depression noch vielfach gebräuchlich sind, ist das verwirrend.
Definition der Depression heute
Experten klassifizieren heute eine depressive Episode nach ihrem Schweregrad und Verlauf als leichte, mittelschwere oder schwere Depression.
Von einer depressiven Episode spricht man, wenn mindestens über die Dauer von zwei Wochen zwei der drei Hauptsymptome (Niedergeschlagenheit, Interessenverlust und verminderter Antrieb) und zwei der sieben Zusatzsymptome (beispielsweise Schuldgefühle, Schlafstörungen oder Konzentrationsprobleme) auftreten. Im englischsprachigen Raum wird die depressive Episode als „major depression“ bezeichnet.
Endogene und exogene Depression
Noch vor einigen Jahren hat man Depressionen abhängig von den vermuteten Ursachen unterteilt: in endogene und exogene Depressionen. Diese Begriffe sind heute in der Fachwelt nicht mehr üblich, aber sonst noch weit verbreitet.
Unter einer „endogenen Depression“ verstand man eine Depression ohne erkennbaren äußeren Auslöser oder organische Ursache. Erklärt wurde dies durch veränderte Stoffwechselprozesse im Gehirn, beispielsweise aufgrund einer entsprechenden genetischen Veranlagung.
Schien ein konkreter Auslöser erkennbar, sprach man von einer „exogenen Depression“. Häufig wurde auch der Begriff „reaktive Depression“ oder auch „depressive Reaktion“ verwendet. Wenn als Ursache einer reaktiven Depression eine seelische Belastung angenommen wurde, bezeichnete man dies als “psychogene Depression“.
Depression oder Anpassungsstörung?
Heute spricht man von Anpassungsstörungen, wenn aktuelle seelische Belastungen eine Depression auslösen. Das kann der Tod eines geliebten Menschen oder Arbeitslosigkeit sein.
In solchen Fällen sind zwar depressive Symptome wie Trauer, Hoffnungslosigkeit und Antriebslosigkeit eine natürliche Reaktion. Bei manchen Menschen nehmen sie jedoch überhand. Häufig treten dann auch zusätzlich Störungen im Sozialverhalten auf.
Die Symptome einer Anpassungsstörung klingen meist spätestens nach sechs Monaten wieder ab. Die Störung kann jedoch auch in eine langfristige Depression übergehen.
Rezidivierende depressive Störung
Bei rund zwei Drittel der Patienten treten Depressionen wiederholt auf. Zwischen den Episoden können Monate liegen, aber auch viele Jahre.
Flackern die Depressionen immer wieder auf, ist das für die Patienten schwer zu ertragen. Ihr Leben wird stark eingeschränkt. Häufig können sie ihren Beruf nicht mehr ausüben. Auch ihre sozialen Beziehungen leiden unter den depressiven Phasen und können daran zerbrechen.
Je häufiger depressive Phasen auftreten, desto wahrscheinlicher wird ein weiterer Rückfall. Für Frauen ist die Wahrscheinlichkeit, dass die Depression wiederkehrt, höher als für Männer. Auch für Patienten, die jung oder erst im höheren Lebensalter an einer Depression erkranken, ist das Risiko erhöht.
Chronische Depressionen und Dysthymia
Bei manchen Menschen verläuft die Depression nicht in Phasen, sondern sie leiden durchgehend unter depressiven Symptomen. Allerdings sind die Beschwerden meist weniger stark ausgeprägt als bei einem episodischen Verlauf. Mediziner bezeichnen das dann als Dysthymia. Kennzeichnend ist, dass die Betroffenen über einen Zeitraum von mindestens zwei Jahren durchgängig oder regelmäßig unter depressiven Symptomen leiden.
Die möglichen Auslöser sind vielfältig. Untersuchungen zeigen jedoch, dass Patienten mit chronischen Depressionen häufiger als andere Depressionspatienten traumatische Erfahrungen wie Missbrauch gemacht haben.
Diese Form der Depression wird häufig nicht erkannt – sogar den Betroffenen selbst erscheint ihre niedergedrückte Stimmung inzwischen häufig normal. Das erschwert ihnen auch die Erkenntnis, tatsächlich krank zu sein. Trotzdem beeinträchtigt auch eine weniger starke chronische Depression erheblich Lebensqualität, Leistungsfähigkeit und soziale Beziehungen der Patienten. Sie sollte daher unbedingt behandelt werden. Auch hier kann eine Kognitive Verhaltenstherapie helfen. Noch wirksamer sind bei dieser Depressionsform aber Medikamente.
Wenn Sie mehr zum Thema Dysthymia erfahren möchten, wie sie sich auswirkt und was man dagegen tun kann, lesen Sie den Text Dysthymia.
Bipolare Störung
Sobald neben den depressiven auch manische Phasen auftauchen, liegt eine Bipolare Störung vor. Auch diese gehört zu den Affektiven Störungen, ist aber streng genommen keine Depression. Die Betroffenen pendeln dann zwischen zwei emotionalen Polen: Niedergeschlagenheit und Antriebslosigkeit einerseits und extremer Euphorie, Selbstüberschätzung und übertriebenem Aktionismus andererseits. Eine bipolare Störung ist oft schwerer zu behandeln als eine klassische Depression.
Agitierte Depression
Eine agitierte Depression äußert sich in ängstlicher Getriebenheit. Die Betroffenen laufen unruhig umher und klagen über Luftnot und Herzrasen. Eine agitierte Depression wird daher auch als „Jammerdepression“ bezeichnet.
Während Depressive sonst eher Schwierigkeiten haben, sich zu irgendeiner Handlung aufzuraffen, haben Menschen mit agitierter Depression einen ständigen Bewegungsdrang. Ihr Verhalten ist hektisch und ziellos.
Atypische Depression
Im Unterschied zur klassischen Ausprägung einer Depression lässt sich die Stimmung bei der atypischen Depression durch positive Ereignisse verbessern. Weitere Anzeichen sind gesteigerter Appetit und ein starkes Bedürfnis, tagsüber zu schlafen. Die Betroffenen geben sich häufig sehr theatralisch und sind leicht zu kränken.
Die atypische Depression ist nicht selten. Etwa 13 bis 36 Prozent der depressiven Patienten sind davon betroffen. Diese depressive Störung tritt überwiegend bei Frauen auf.
Depression: Krankheitsverlauf und Prognose
Depressionen verlaufen von individuell ganz unterschiedlich. Den meisten Menschen, die unter einer Depression leiden, kann aber durch eine konsequente Behandlung gut geholfen werden. Das gilt auch für ältere Menschen! Die Therapie ermöglicht es, depressive Episoden zu durchbrechen oder vollkommen abklingen zu lassen. Eine Depression heilen ist also möglich!
Unbehandelt ist die Wahrscheinlichkeit allerdings hoch, dass eine Depression über Monate oder Jahre bestehen bleibt. Das gilt insbesondere für schwere Depressionen. Je früher die Behandlung begonnen wird, desto besser sind die Aussichten.
Ein Drittel der Betroffenen erlebt nur einmal im Leben eine depressive Episode. Die Chancen dafür stehen besonders gut, wenn sie frühzeitig adäquat behandelt werden. Mit jedem Rückfall steigt allerdings die Wahrscheinlichkeit, dass weitere depressive Phasen auftreten. Besonders schwer zu heilen sind chronische Depressionen. Sie werden nicht selten zum lebenslangen Begleiter und bedürfen ständiger Behandlung.
Suizidrisiko bei Depressionen
Etwa zehn bis fünfzehn Prozent der Menschen mit Depressionen nehmen sich das Leben. Für Patienten mit einer chronischen oder sehr schweren Depression ist diese Gefahr besonders hoch.
Eine Komorbidität, beispielsweise mit einer Angststörung, erschwert oft die Behandlung der Depression. Bei Patienten, die zusätzlich an einer Angststörung leiden, entwickelt sich die Erkrankung häufig ungünstig. Ebenso ungünstig ist es, wenn eine Depression bereits in jungen Jahren auftritt, und wenn der Patient keine ausreichende eine soziale Unterstützung hat.
Verdere informatie
aanbevelingen boek
- Positives Denken lernen: Wie Sie durch positive Gedanken Ihr Wohlbefinden steigern Taschenbuch (Markus Pfeil, 2017, CreateSpace Independent Publishing Plattform)
richtlijnen
- S3-Leitlinie und Nationale VersorgungsLeitlinie (NVL) „Unipolare Depression“ der Deutschen Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde (Stand: 2015)
steungroepen
- Deutsche Depressionsliga e.V.
- Deutsche Depressionshilfe