Colitis ulcerosa is een chronische ontsteking van de dikke darm. Typisch teken is diarree met bloed en slijmmengsels. Er is ook pijn, vaak in de linker bovenbuik. Colitis ulcerosa vordert meestal in de vorm van relapses: tijdens de symptoomvrije periode is een normaal dagelijks leven mogelijk. Een ziekenhuisopname kan daarentegen nodig zijn tijdens een duwtje. Lees hier hoe u uzelf kunt helpen met colitis ulcerosa, hoe het dieet de ziekte beïnvloedt en hoe het daadwerkelijk tot de darmontsteking komt.

Snel overzicht
- Wat is Colitis Ulcerosa? Een chronische inflammatoire darmaandoening die het rectum en vaak de dikke darm aantast.
- symptomen: u. a. bloederige slijmerige diarree, krampachtige bekkenpijn, koliekpijn in de onderbuik, opgeblazen gevoel, krachtverlies
- risico’s: enorme vergroting van de darm (megacolon) met het risico op darmperforatie en peritonitis (peritonitis); ernstige en mogelijk levensbedreigende bloedingen; Groeistoornissen bij kinderen; verhoogd risico op colorectale kanker (coloncarcinoom, darmkanker).
- oorzaken: onbekend; vermoedelijk is een genetische aanleg in combinatie met verschillende risicofactoren verantwoordelijk voor de pathogenese.
- onderzoeken: lichamelijk onderzoek, bloedonderzoek, ontlastingonderzoek, colonoscopie, echografie van de buik, mogelijk verdere beeldvormingsprocedures (röntgenfoto, computertomografie, beeldvorming met magnetische resonantie)
- behandeling: Medicijnen om de symptomen te verlichten (5-ASA zoals mesalazine, cortison, enz.), Een operatie indien nodig
- voorspelling: Met de juiste therapie kunt u meestal de klachten van colitis ulcerosa onder controle krijgen. Een kans op herstel bestaat tot nu toe alleen bij verwijdering van dikke darm en rectum.
Colitis ulcerosa: beschrijving
Colitis ulcerosa, evenals de ziekte van Crohn, behoren tot de chronische inflammatoire darmziekte (CED). Vaak is het moeilijk om de twee ziekten te onderscheiden. Een groot verschil is echter dat bij colitis ulcerosa Alleen het rectum en mogelijk de dikke darm ontstoken terwijl de ziekte van Crohn het hele spijsverteringskanaal (van de mond tot de anus) kan beïnvloeden.
Bovendien ontwikkelt zich colitis ulcerosa platte verspreiding ontstekingdat is meestal beperkt tot de bovenste laag van de darmwand (darmslijmvlies), Bij de ziekte van Crohn treden echter fragmentarische inflammatoire foci op, die alle lagen van de darmwand kunnen beïnvloeden.
Colitis ulcerosa treft meestal jonge mensen tussen de leeftijd van 16 en 35 jaar. In principe kan de ziekte op elke leeftijd voorkomen.
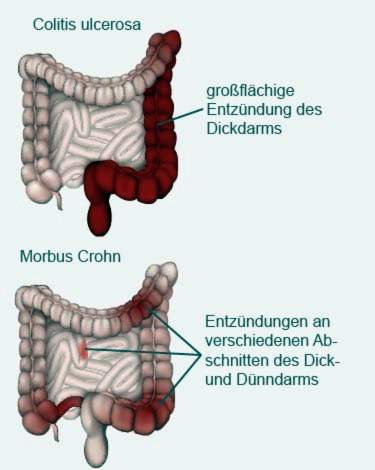
Mate van colitis ulcerosa
Colitis ulcerosa begint altijd vanuit het rectum. Van daaruit kan het zich min of meer breed verspreiden naar de dikke darm:
Bij veel patiënten is de ontsteking echter beperkt tot het rectum. Dan spreekt men erover proctitis, Als het zich ook uitstrekt tot de linker colon, ligt er een Linksseitencolitis voorheen. Bij sommige patiënten strekt de ontsteking zich nog verder uit in de dikke darm. Ten slotte wordt de hele dikke darm (naast het rectum) ontstoken pancolitis.
Met de incidentie van colitis neemt ook de ernst van de symptomen toe.
Colitis ulcerosa: verschillende kuren
Meer dan 80 procent van de getroffenen zijn colitis ulcerosa relapsing: Fasen met meer of minder ernstige symptomen (acute terugvallen) worden afgewisseld met fasen zonder ontsteking en ongemak. Artsen spreken erover chronisch-relapsing verloop.
Bij ongeveer tien procent van de patiënten duurt de ziekte er één chronisch-continu verloop: Hier stoppen de klachten niet helemaal na een boost.
In enkele gevallen vertoont colitis ulcerosa er één fulminant natuurlijkDe ziekte begint plotseling met ernstige, bloederige diarree, ernstige buikpijn en hoge koorts. Patiënten kunnen snel uitdrogen en shocksymptomen ontwikkelen. Ongeveer drie van de tien patiënten sterven daarbij.
Colitis ulcerosa: symptomen
Colitis ulcerosa begint vaak verraderlijk en wordt pas laat waargenomen door de getroffenen. Hoe verder de ontsteking zich verspreidt in de darm, hoe sterker de symptomen worden. Bij een acute colitis ulcerosa kunnen er zo ernstige symptomen optreden dat patiënten in het ziekenhuis moeten worden behandeld.
Afhankelijk van de ernst en het verloop van de ziekte komen anders sterk voor Symptomen (in stuwkracht) op. Deze omvatten:
- bloederige slijmerige diarree meerdere keren per dag en ook ’s nachts
- pijnlijke ontlasting urgentie (Tenesmen)
- krampachtige pijn in het bekken, vooral vóór stoelgang
- koliek buikpijn, meestal in de linker onderbuik, mogelijk geassocieerd met milde koorts
- nachtelijke stoel drang
- Winderigheid, wat kan leiden tot onvrijwillige uitwerpselen (fecale incontinentie)
- Gewichtsverlies, vermoeidheid en prestatieverlies
- Bloedarmoede (vanwege de bloederige diarree)
Bovendien kunt u Ongemak buiten de darm (maar minder vaak voor dan de ziekte van Crohn). De meest voorkomende zijn ontstekingen van de gewrichten (artritis), de wervelkolom of het heiligbeen. Sommige patiënten ontwikkelen een ontsteking van de ogen of botverlies (osteoporose). Op de huid kunnen kleine zweren, etteringen of rood-paarse knobbeltjes vormen (vooral aan de voorkant van het onderbeen). In sommige gevallen treedt ontsteking van de galwegen op binnen en buiten de lever (voornamelijk scleroserende cholangitis).
Colitis ulcerosa: complicaties
Een gevreesde complicatie van colitis ulcerosa is de zogenaamde giftige megacolonWanneer de ontsteking zich over de hele darmwand verspreidt, kan de darm acuut uitzetten. De ontlasting kan niet langer worden getransporteerd, omdat de darm verlamd is (darmverlamming, paralytische ileus). Het toont het beeld van de acute buik (acute buik): de buik is opgezwollen, hard en doet zeer pijn. De patiënten hebben hoge koorts.
Bovendien bestaat het risico dat de enorm vergrote darm barst (Darmdruchbruch, Perforatie). Vervolgens wordt de darminhoud (ontlasting) geleegd in de buikholte – deze ontwikkelt er een buikvliesontsteking (Peritonitis). In dergelijke gevallen bestaat fataal!
Een andere complicatie kan colitis ulcerosa zijn hevig bloeden De zweren van het darmslijmvlies, die ontstaan als gevolg van ontsteking, kunnen breken en bloeden. In ernstige gevallen kan het bloedverlies zo ernstig zijn dat de patiënt flauwvalt. Het bloeden kan zelfs levensbedreigend zijn!
Een colitis ulcerosa bij kinderen kan groeiachterstand veroorzaken. Deze kunnen verergeren door een slecht dieet.
Mensen met colitis ulcerosa hebben bovendien een verhoogd risico darmkanker (Colonkanker, coloncarcinoom).
Colitis ulcerosa: behandeling
Omdat de oorzaken van colitis ulcerosa nog niet bekend zijn, kan deze niet causaal worden behandeld. Maar er is veel dat kan worden gedaan om het ongemak te verlichten en de tijd tussen ziekte-afleveringen te verlengen. Er zijn er verschillende drugs beschikbaar. Complicaties kunnen aanvullende medicatie vereisen (bijvoorbeeld antibiotica voor extra bacteriële infectie).
een operatie komt in ernstige of gecompliceerde gevallen van colitis ulcerosa in kwestie. Bovendien kunnen patiënten zichzelf helpen hun ziekte te beheersen en de symptomen te verlichten. Lees meer over de afzonderlijke componenten van colitis-ulceratieve behandeling in de volgende paragrafen.
Colitis ulcerosa: medicijnen
Bij colitis ulcerosa werken medicijnen het beste op de plaats van ontsteking in de darm, zoals zetpillen of klysma. Deze gerichte lokale toepassing van de medicijnen veroorzaakt minder vaak bijwerkingen dan systemisch (zoals tabletten).
De volgende medicijnen zijn beschikbaar voor de behandeling van colitis ulcerosa:
- 5-ASA (5-aminosalicylzuur): is ontstekingsremmend en wordt toegediend als een voorloper, meestal als mesalazine. Mogelijke doseringsvormen zijn zetpillen, klysma’s, schuimen (geïntroduceerd over de anus) en tabletten.
- Corticosteroïden (“Cortison”): werken ook als ontstekingsremmend (bijvoorbeeld prednisolon). In lichtere gevallen worden ze lokaal gebruikt (als zetpil of klysma), in geval van ernstige symptomen in tabletvorm.
- immunosuppressiva: Middelen die de activiteit van het immuunsysteem verzwakken (bijv. Azathioprine, methotrexaat, ciclosporine A, tacrolimus). Dit kan het verloop van de ziekte positief beïnvloeden. Ze worden gebruikt bij ernstige of gecompliceerde colitis ulcerosa (bijvoorbeeld wanneer cortison niet effectief is of niet wordt verdragen).
- TNF-antilichaam: Middelen die de inflammatoire messenger TNF remmen (bijv. Adalimumab, golimumab, infliximab). Kan worden overwogen in ernstigere gevallen van colitis ulcerosa, als cortison niet effectief is of niet wordt verdragen. TNF-remmers behoren tot de zogenaamde biologische producten (biotechnologisch geproduceerde geneesmiddelen die specifiek ingrijpen in bepaalde lichaamsprocessen).
Welke medicijnen in individuele gevallen worden gebruikt voor colitis ulcerosa is afhankelijk van verschillende factoren. Naast de omvang van de symptomen spelen de sterkte en de omvang van de ontsteking in de darm een rol. Bovendien houdt de arts bij de planning van de therapie rekening met hoe goed de patiënt op colitis ulcerosa heeft gereageerd en hoe hoog zijn risico op darmkanker is.
Last but not least maakt men onderscheid tussen de Thrust therapie (Behandeling van een recente aflevering) en de onderhoudsbehandeling (om symptoomvrije intervallen tussen aanvallen te verlengen, ook wel remissieonderhoud genoemd).
Thrust therapie
In het geval van een acute ziekteprogressie van colitis ulcerosa wordt de behandeling geleidelijk verhoogd, aangepast aan de ernst van de ziekte.
bij milde tot matige colitis ulcerosa In de regel wordt 5-ASA (meer precies: mesalazine) gebruikt. In het geval van pure endartitis (proctitis) is een mesalazine-zetpil (of mesalazine rectaal schuim of klysma) meestal eenmaal per dag voldoende. Als dit niet genoeg is, krijgen patiënten bovendien mesalazine in orale vorm (tabletten, korrels) of een plaatselijke cortison (bijvoorbeeld rectaal schuim Budenoside).
Als de ontsteking zich ook uitstrekt tot de dikke darm, wordt mesalazine zowel lokaal (als schuim of klysma) als systemisch (als tablet) toegediend. De dosering is afhankelijk van de mate van ontsteking in de darm. Als mesalazine niet werkt of niet wordt verdragen, schrijft de arts cortison-tabletten voor.
een ernstige colitis ulcerosa wordt vanaf het begin behandeld met cortison (en intramuraal in het ziekenhuis). Het medicijn wordt toegediend in tabletvorm of via een ader (als een infusie / injectie). Als de cortison onvoldoende is, krijgt de patiënt immunosuppressiva of TNF-antilichamen.
Ernstige colitis ulcerosa wordt genoemd wanneer aan verschillende criteria wordt voldaan. Deze omvatten ongeveer zes of meer ernstige bloederige diarree gedurende de dag, koorts, snelle hartslag (tachycardie) en bloedarmoede.
onderhoudsbehandeling
Zodra een ziekte is verstreken, moeten patiënten nog steeds 5-ASA minimaal twee jaar per dag (bij voorkeur mesalazine). Dit kan terugvallen helpen voorkomen en het risico op colorectale kanker verminderen. Afhankelijk van de omvang van de ontsteking kan een lokale toepassing (schuim, zetpillen) of een systemische toepassing (tabletten) nuttig zijn. Soms is het ook noodzakelijk om mesalazine zowel lokaal als systemisch toe te dienen.
Naast mesalazine is sulfasalazine ook een 5-ASA-preparaat. Beide stoffen zijn even effectief. Sulfasalazine heeft echter een hoger risico op bijwerkingen. Daarom verdient mesalazine de voorkeur voor onderhoudstherapie.
Als de dagelijkse 5-ASA-toepassing een hernieuwde boost veroorzaakt, heeft de toekomst Onderhoudstherapie “ontwikkeld” (escalatie van de therapie)De arts kan bijvoorbeeld de 5-ASA-dosering verhogen of in plaats daarvan immunosuppressiva of TNF-antilichamen voorschrijven. De optimale toedieningsduur van de laatste twee groepen geneesmiddelen is bekend, maar nog niet.
Cortison is niet geschikt voor de onderhoudsbehandeling van colitis ulcerosa: het is niet effectief voor dit doel en kan bij langdurig gebruik ernstige bijwerkingen veroorzaken (osteoporose, staar, enz.).
Wanneer mesalazine niet wordt verdragen, krijgen patiënten met colitis ulcerosa soms preparaten Escherichia coli Nissle, Dit zijn niet-pathogene darmbacteriën, die de symptoomvrije intervallen zouden moeten verlengen. Tot nu toe zijn er echter slechts enkele onderzoeken naar het gebruik van E. coli Nissle als onderhoudstherapie voor colitis ulcerosa. Daarom is er geen eindevaluatie door experts.
Colitis ulcerosa: chirurgie
Soms kan colitis ulcerosa niet meer worden bestreden met medicijnen. Dan is een operatie onvermijdelijk. Hetzelfde geldt als darmkanker of een voorloper is gedetecteerd. In het geval van een toxische megacolon en ernstige, niet-verteerbare bloedingen, moet een operatie zo snel mogelijk worden uitgevoerd!
Tijdens de operatie verwijdert de chirurg de hele dikke darm van het rectum (proctocolectomie). Uit een deel van de dunne darm vormt hij een zak, die hij verbindt met de anus. Zodra alles is genezen, fungeert deze zak als een nieuw rectum. Tot die tijd kan de ontlasting worden geleegd via een kunstmatige darmuitgang, die de chirurg tijdelijk aanbrengt.
Na de operatie hebben patiënten niet langer colitis ulcerosa nodig. Het ontlastingsgedrag kan echter veranderen: sommige patiënten hebben na de procedure meer stoelgang dan voorheen. Bovendien kan de stoel dunner en soepeler zijn.
Colitis ulcerosa: u kunt dat zelf doen
Ga naar de dokter bij het eerste teken van bloed in de ontlasting. In een vroeg stadium beginnen met push-therapie kan de stuwkracht verkorten en verlichten. Tijdens een ernstige acute duw moet u in bed blijven.
nemen psychologische hulp op aanspraak! Een psycholoog of psychotherapeut kan u helpen beter met uw aandoening om te gaan. Op zijn beurt kan een betere deal het ongemak verlichten – onderschat de invloed van de psyche niet!
Doe mee steungroep voor mensen met colitis ulcerosa (of in het algemeen met inflammatoire darmaandoeningen). Delen met andere patiënten kan helpen bij ziektebeheersing.
Daarnaast worden soms alternatieve behandelingen voor colitis ulcerosa, zoals TCM (inclusief acupunctuur) of kruidengeneeskunde, gebruikt om orthodoxe geneeskunde te ondersteunen. Om de kwaliteit van leven en welzijn te verbeteren, kunt u proberen ontspanning, yoga, meditatie of regelmatige lichaamsbeweging (zoals joggen).
Colitis ulcerosa: dieet
Voor het dieet bij colitis ulcerosa zijn er over het algemeen geen specifieke vereisten. De getroffenen moeten aandacht besteden aan een evenwichtig, gevarieerd dieet.
Bij colitis ulcerosa kan het ook vrij eenvoudig zijn tekort komen. Deze omvatten bijvoorbeeld een tekort aan ijzer, zink, vitamine B12 of foliumzuur en bloedarmoede. Verminderde botdichtheid (osteopenie) of botverlies (osteoporose) en ondervoeding kunnen ook het gevolg zijn van colitis ulcerosa. In dergelijke gevallen is een aangepast dieet zeer nuttig, zoals veel calciumrijk voedsel in zwakke botten. Patiënten moeten hun arts of voedingsdeskundige om advies vragen.
In geval van ernstige deficiëntiesymptomen, moeten extra preparaten die de ontbrekende vitamines of mineralen bevatten in overleg met de behandelend arts worden genomen.
Sommige colitis ulcerosa-patiënten verdragen in het algemeen of slecht bepaalde voedingscomponenten tijdens een spurt van de ziekte. Het dieet moet hiermee rekening houden. Dus u moet bijvoorbeeld bij a onverdraagzaamheid van lactose (lactose-intolerantie) vermijdt of beperkt op zijn minst de consumptie van melk en melkproducten zoals kaas of yoghurt.
In acute afleveringen adviseren experts weinig vezels om te eten (dus bijvoorbeeld volkorenbrood of peulvruchten). Omdat de onoplosbare vezels de ontlasting doen zwellen en de stoelgang stimuleren – zeer ongunstig als u al diarree heeft. ook Koffie en hete kruiden men moet liever vermijden, omdat ze bovendien het darmslijmvlies kunnen irriteren.
Colitis ulcerosa: oorzaken en risicofactoren
Zoals bij de meeste chronische inflammatoire darmaandoeningen, is colitis ulcerosa ook van toepassing: oorzaken en risicofactoren worden slecht begrepen.
Uiteraard speelt een genetische aanleg hier een belangrijke rol. Omdat colitis ulcerosa soms in gezinnen voorkomt. Zo hebben broers en zussen van patiënten in vergelijking met de normale populatie een 10 tot 50 keer hoger risico om ook te lijden aan colitis ulcerosa.
De genetische aanleg alleen leidt niet tot het uitbreken van colitis ulcerosa. Voeding, infecties en een verstoord immuunsysteem kunnen ook betrokken zijn bij de pathogenese. De psyche kan ook een invloed hebben, zoals verlatingsangsten.
Geestelijke stress kan ook een ziekte in bestaande colitis ulcerosa veroorzaken of verergeren.
Er zijn aanwijzingen dat mensen van wie de blindedarm is verwijderd een lager risico lopen op colitis ulcerosa. De reden hiervoor is onbekend.
Colitis ulcerosa: onderzoeken en diagnose
De opheldering van een (vermoede) colitis ulcerosa bestaat uit verschillende bouwstenen. Eerst zal de arts in detail praten met de patiënt aan wie Om medische geschiedenis te verhogen (Anamnese): Hij kan onder andere de symptomen precies beschrijven en vraagt om eventuele bestaande aandoeningen en om bekende colitis ulcerosa in de familie. Andere belangrijke informatie voor de arts is bijvoorbeeld of de patiënt heeft gerookt of gerookt en regelmatig medicatie gebruikt.
Lichamelijk onderzoek
Na het anamnese-interview volgt een lichamelijk onderzoek. Dit omvat ook dat de arts met één vinger de anus van de patiënt scant (digitaal-rectaal onderzoek). Bij colitis ulcerosa kan een complicatie een tumor in het rectum vormen, die vaak op deze manier kan worden gevoeld.
bloedonderzoek
De volgende belangrijke stap is er een bloedonderzoekIn het bloed van de patiënt worden verschillende parameters gemeten, bijvoorbeeld de ontstekingswaarden CRP (C-reactief eiwit) en bloedafzetting (erytrocytsedimentatiesnelheid, BSG). De elektrolyten natrium en kalium worden ook bepaald. Door frequente diarree kan zich een overeenkomstige tekortkoming hebben ontwikkeld.
De hoeveelheid bloedalbumine geeft bewijs van de voedingsstatus van de patiënt. Verhoogde niveaus van leverenzymen Gamma-GT en alkalische fosfatase (AP) kunnen aangeven of zich ontsteking van de galwegen in en buiten de lever (primaire scleroserende cholangitis) heeft ontwikkeld – een complicatie van colitis ulcerosa. Andere bloedparameters worden ook bepaald, bijvoorbeeld witte bloedcellen (leukocyten), ijzerniveaus en nierwaarden.
krukonderzoek
Bij colitis ulcerosa kunnen bepaalde kiemen (bacteriën, virussen, parasieten) zich gemakkelijk in de darm verspreiden – vooral tijdens een acute duw. Om een dergelijke infectie uit te sluiten zal er een zijn krukonderzoek gemaakt.
colonoscopie
Een betrouwbare methode om colitis ulcerosa te detecteren en de omvang ervan te bepalen, is er één Coloscopie (colonoscopie), Een dun, flexibel, buisvormig instrument (endoscoop) wordt over de anus ingebracht en naar de dikke darm gebracht. Aan het uiteinde van de endoscoop bevinden zich een kleine camera en een lichtbron. Hierdoor kan de arts de darm van binnenuit onderzoeken. Aldus kunnen slijmvliesveranderingen en ontsteking, zoals deze optreden bij colitis ulcerosa, worden gezien. De arts kan de endoscoop ook gebruiken om een weefselmonster te extraheren voor analyse in het laboratorium.
Na diagnose van colitis ulcerosa worden regelmatig colonoscopieën uitgevoerd als controles.
Vaak is het niet eenvoudig om onderscheid te maken tussen de twee chronische inflammatoire darmziekten, colitis ulcerosa en de ziekte van Crohn. In twijfelachtige gevallen moet daarom ook het resterende spijsverteringskanaal wordt endoscopisch onderzocht zijn. Bij de ziekte van Crohn kunnen daar ook ontstekingen en slijmvliesveranderingen worden gevonden. Met behulp van de zogenaamde slokdarmastroduodenoscopie worden slokdarm, maag en twaalfvingerige darm (bovenste gedeelte van de dunne darm) onderzocht met behulp van een endoscoop. De arts kan ook weefselmonsters nemen.
De gehele dunne darm kan beter worden bestuurd van binnenuit met behulp van capsule-endoscopie. De kleine endoscoop ter grootte van een vitaminecapsule wordt ingeslikt en filmt de binnenkant van het spijsverteringskanaal op weg naar de anus. De beelden worden via de ingebouwde zender verzonden naar een gegevensrecorder die de patiënt bij zich draagt. De methode is heel zachtaardig. Er kunnen echter geen weefselmonsters worden genomen.
Beeldvormingsprocedures
Zowel voor de diagnose als herhaaldelijk in het verdere verloop van de ziekte, de buik per ultrageluid (Echografie) onderzocht. De arts kan bijvoorbeeld ontstoken darmsecties detecteren. Zelfs een sterk vergrote darm (megacolon) als een gevaarlijke complicatie kan worden gedetecteerd in de echografie. In dit geval zal de arts er ook een toevoegen Röntgenfoto van de darm laten maken.
In bepaalde gevallen zijn nog steeds andere beeldvormingstechnieken noodzakelijk. In het geval van een vernauwing in de dikke darm (colonstenose) bestelt de arts bijvoorbeeld een computertomografie of magnetische resonantiebeeldvorming (MRI) en neemt een weefselmonster uit het opvallende gebied. Er is hier een vermoeden van darmkanker!
Patiënten met colitis ulcerosa hebben een verhoogd risico op het ontwikkelen van darmkanker. Daarom moeten ze naar de dokter gaan voor regelmatige controles.
Colitis ulcerosa: ziekteverloop en prognose
Net als het begin is het verloop van de ziekte bij colitis ulcerosa onvoorspelbaar. Meestal komt de ziekte terug. Fysieke en mentale stress kunnen een boost veroorzaken. De tijd tussen twee opeenvolgende sporen kan verschillen. Ook is het ongemak tijdens een duw niet hetzelfde voor elke duw en elke patiënt.
Afhankelijk van de verspreiding van ontstekingen varieert de prognose voor colitis ulcerosa. Door middel van medische behandeling kunnen de symptomen en het verloop van de ziekte onder controle worden gehouden. Als de colitis ulcerosa beperkt is tot het rectum, is dit meestal voldoende voor de getroffenen om een redelijk normaal leven te leiden met een normale levensverwachting. Hoe uitgebreider de ontsteking in de darm, des te moeilijker is vaak de behandeling en prognose van colitis ulcerosa. De ziekte is momenteel alleen te genezen door de hele dikke darm te verwijderen.
pouchitis
Een mogelijk gevolg van het verwijderen van de dikke darm en het rectum is de zogenaamde pouchitis: “pouch” is het zakachtige reservoir van de dunne darm, dat tijdens de operatie wordt gevormd tot een kunstmatig rectum. Dit ontstoken in ongeveer de helft van de patiënten in de jaren na de operatie. Tekenen van pouchitis zijn diarree, darmbloeding en koorts. Klysma’s met cortison of antibiotica kunnen helpen tegen de ontsteking.
Pouchitis kan ook chronisch worden.
Verhoogd risico op kanker
Colitis ulcerosa verhoogt het risico op darmkanker – vooral wanneer de darmontsteking zeer uitgebreid is. De ziekteduur speelt ook een rol: na 15 tot 20 jaar colitis ulcerosa krijgt ongeveer acht procent van de patiënten darmkanker. Het niet tijdig detecteren en behandelen kan de levensverwachting van de getroffenen aanzienlijk verkorten. Daarom worden in geval van colitis ulcerosa regelmatig controles (colonoscopie met bemonstering) aanbevolen. In welke tijdsintervallen zijn de onderzoeken zinvol, ervaren colitis ulcerosaPatiënten van hun behandelend arts.
Verdere informatie
Boeken:
- Inflammatoire darmziekte: ziekte van Crohn / colitis ulcerosa van de Duitse ziekte van Crohn / colitis ulcerosa – DCCV e.V., HIRZEL, 2006
- De grote patiëntengids voor de ziekte van Crohn en colitis ulcerosa door Julia Seiderer-Nack, Zuckschwerdt, 2013
richtlijnen:
- Richtlijn “Colitis ulcerosa” van de Duitse Vereniging voor Gastro-enterologie, Spijsvertering en Metabole Ziekte (2018)
Self-help:
- DCCV e.V. – Duitse Crohn’s Disease / Colitis ulcerosa