AIDS is een verworven immunodeficiëntiesyndroom. Het is de laatste fase van HIV-infectie. Het HI-virus infecteert bepaalde cellen van het immuunsysteem. Het wordt voornamelijk overgedragen via onbeschermde geslachtsgemeenschap. Een hiv-infectie is nog niet te genezen, maar moet nu goed worden behandeld. Lees hier wat AIDS en HIV precies betekenen, welke symptomen optreden en hoe ze te behandelen.
AIDS: kort overzicht
- beschrijving: AIDS is het laatste stadium van HIV-infectie. HI-virussen infecteren cellen van het immuunsysteem en verzwakken de afweer van het lichaam. Gevolg: extreme vatbaarheid voor infecties
- symptomen: vroege symptomen griepachtig, later ernstig gewichtsverlies, nachtelijk zweten, diarree, afleveringen van immunodeficiëntie zoals longontsteking, schimmelinfectie, tuberculose, sarcoom van Kaposi
- behandeling: Geneesmiddelen die de proliferatie van het virus voorkomen, de symptomen verlichten, de immuunkracht versterken
- besmetting: onbeschermde seks, besmet bestek, steekwonden, vooral met medische hulpmiddelen
- diagnose: Bloedonderzoek voor HIV-antilichamen, HIV-antigenen, betrouwbare diagnose mogelijk slechts drie maanden na infectie
- voorspelling: vroeg ontdekt goed behandelbaar, maar niet te genezen
AIDS en HIV: beschrijving
AIDS is een verworven immuundeficiëntie. De trigger is het HI-virus, dat bepaalde cellen van het immuunsysteem aanvalt.
Het klinische beeld van AIDS komt echter alleen voor in de laatste stadia van HIV-infectie. Hoewel veel met hiv geïnfecteerde mensen geen symptomen hebben ontwikkeld of ze kunnen afwenden door medicatie, lijden patiënten in het aids-stadium vanwege hun uitgesproken immunodeficiëntie in verschillende typische, vaak levensbedreigende gevolgen en tumoren.
De meeste patiënten raken besmet tijdens onbeschermde geslachtsgemeenschap met HIV. Het grootste risico op infectie hebben drugsgebruikers echter wanneer ze spuiten gebruiken die al door besmette mensen zijn gebruikt.
Tegenwoordig laten moderne medicijnen in landen met goede gezondheidszorg aids niet eens uit en kunnen patiënten een min of meer normaal leven leiden. De geïnfecteerde moet echter levenslange medicijnen nemen, anders worden de virussen snel weer dominant.
HIV en AIDS in Duitsland
Volgens het RKI woonden eind 2016 ongeveer 100.000 hiv-positieve mensen in Duitsland. Ongeveer 3.400 mensen zijn opnieuw besmet in 2016. Dit aantal is ongeveer hetzelfde gebleven als in voorgaande jaren.
Wat is hiv?
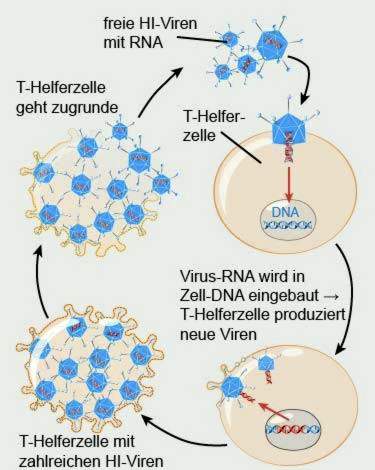
HIV staat voor “humaan immunodeficiëntievirus”, vertaald: humaan immunodeficiëntievirus. Het vermenigvuldigt zich in speciale immuuncellen, zogenaamde T-helpercellen type C4. Voor dit doel stuurt het zijn genetische blauwdrukken naar de cel en gebruikt het hun duplicatiestructuren. De T-cellen worden erdoor vernietigd.
T-helpercellen spelen echter een centrale rol bij de afweer: bij de afweer tegen ziekteverwekkers coördineren ze andere cellen van het immuunsysteem.
Het lichaam slaagt er een tijdje in om de HI-virussen af te weren. Hij traint onder andere speciale antilichamen die het hiv-virus detecteren. Deze zogenaamde latentiefase kan jaren duren. De patiënt is dan geïnfecteerd en kan anderen infecteren, maar hij voelt geen ziektesymptomen.
Op een gegeven moment zijn er echter niet genoeg T-helpercellen meer over. Dan spelen andere virussen evenals bacteriën en schimmels gemakkelijk.
In de loop van de ziekte verschijnen vaak bepaalde infectieziekten en tumoren, die anders zeldzaam zijn, maar levensbedreigend zijn bij immuundeficiëntie. Dan is het stadium AIDS bereikt.
Wat is aids?
In de laatste stadia van HIV-infectie ontwikkelen patiënten het AIDS-syndroom. De afkorting AIDS staat voor “verworven immunodeficiëntiesyndroom”. Dit betekent “verworven immunodeficiëntiesyndroom”.
In dit stadium is de immuunafweer sterk verzwakt. De patiënt lijdt dan aan infecties die anders zeldzaam zijn, maar voor hem gevaarlijk kunnen zijn. Bovendien ontwikkelen de patiënten een zogenaamd Wasting-syndroom met koorts, diarree en ernstig gewichtsverlies.
Vaak vallen de virussen nu ook de hersenen aan, resulterend in zogenaamde hiv-geassocieerde encefalopathie. Deze hersenziekte wordt geassocieerd met motorische stoornissen en cognitieve achteruitgang. Het kan leiden tot dementie. Speciale kwaadaardige veranderingen zoals het sarcoom van Kaposi zijn ook typerend voor AIDS.
HIV en AIDS: symptomen
De stadia van HIV-infectie zijn verdeeld in drie klassen A, B en C, afhankelijk van de symptomen.
Incubatieperiode van HIV en AIDS
De eerste symptomen van HIV treden op in de eerste paar weken na infectie. De tijd tussen HIV-overdracht en het uitbreken van AIDS is echter enkele jaren. Tien jaar na de hiv-infectie is ongeveer de helft van alle besmette mensen ziek.
HIV stadium A
Fase A is verdeeld in twee fasen: de eerste vroege symptomen worden gevolgd door een symptoomvrije periode.
Vroege symptomen
De eerste symptomen van HIV-infectie verschijnen binnen zes dagen tot zes weken, maar meestal twee weken na infectie. Ze zijn vergelijkbaar met een griepinfectie of een milde Pfeiffer-klierkoorts. Daarom wordt HIV in een vroeg stadium vaak niet opgemerkt. Eerste tekenen zijn:
- hoofdpijn
- keelpijn
- gezwollen lymfeklieren
- koorts
HIV uitslag
Een ander vroeg hiv-teken is een typische uitslag. HIV veroorzaakt bij sommige patiënten milde huidveranderingen in de romp. Artsen spreken dan van een discrete HIV-exanthem op de romp van het lichaam. Men spreekt ook van hiv-uitslag en hiv-vlekken.
Neem vroege symptomen serieus!
Als je reden hebt om te geloven dat je besmet bent met hiv door onbeschermde seks of een gescheurd condoom, moet je dergelijke symptomen serieus nemen. Zelfs als de symptomen verdwijnen, kan het virus uw lichaam en uw immuunsysteem beschadigen. Een vroege therapie beschermt hiertegen. Bovendien kunt u andere mensen besmetten. Laat jezelf testen!
Symptoomvrije latentiefase
Nadat de eerste symptomen van HIV verdwenen waren, blijft de virusinfectie soms jarenlang symptoomvrij. Het virus is echter nog steeds actief en beschadigt het immuunsysteem. Deze stille fase van de infectie (de latentiefase genoemd) eindigt met zwelling van de lymfeklieren over het hele lichaam. Deze aandoening kan enkele maanden duren.
HIV stadium B: AIDS-gerelateerd complex (ARC)
In stadium B is het immuunsysteem zodanig verzwakt dat verschillende ziekten voorkomen. Artsen noemen dit “AIDS-gerelateerd complex”. Typisch in deze fase zijn:
- langdurige diarree (meer dan vier weken)
- ongewenst zwaar gewichtsverlies
- langdurige koorts
- nachtelijk zweten
- veroorzaakt door bacteriën long of meningitis
- bacteriële toxemie (sepsis)
- tering
- Gordelroos (herpes zoster)
- orale harige leukoplakie (witachtige veranderingen aan de zijkant van de tong)
- faryngitis veroorzaakt door schimmels
- Vaginale ontsteking door schimmels, kwaadaardige veranderingen in de baarmoederhals
Fase C: AIDS
In een vergevorderd stadium leidt hiv-infectie tot aids. Bij AIDS-patiënten kan het ernstig verzwakte immuunsysteem niet langer vele ziekteverwekkers weerstaan.
Opportunistische infecties
De patiënten lopen vervolgens zogenaamde opportunistische infecties op. Dit betekent dat de pathogenen de immunodeficiëntie gebruiken om zich te vermenigvuldigen. Hoewel dergelijke infecties zeldzaam zijn bij mensen met een gezond immuunsysteem en goed worden beheerd door het immuunsysteem, kunnen ze levensbedreigend zijn bij AIDS-patiënten. Artsen noemen ze aids-definiërende ziekten:
- Longontsteking veroorzaakt door de ziekteverwekker Pneumocystis jirovecii
- Candida-schimmelinfecties van de slokdarm en de diepe luchtwegen
- Hersenontsteking door toxoplasmose pathogenen
- Cytomegalovirus-infecties in het oog, de longen, de hersenen, de darm
- Kaposi’s sarcoom als gevolg van herpes 8-virussen (kwaadaardig neoplasma van bloedvaten die zichtbaar zijn als bruinrode vlekken, in de volksmond AIDS-pleisters genoemd)
- actieve tuberculose
- progressieve multifocale leuko-encefalopathie door infectie van het zenuwstelsel met het JC-virus
- Retinale ontsteking (retinitis) door het cytomegalovirus
Wasting Syndrome
De AIDS-bepalende ziekten omvatten het zogenaamde Wasting-syndroom. Het wordt gekenmerkt door:
- een zwaar gewichtsverlies van ongeveer tien procent van het lichaamsgewicht in zes maanden
- aanhoudende diarree
- koorts
HIV-gerelateerde lymfoomkanker
Andere AIDS-bepalende ziekten zijn kwaadaardige lymfomen. Dit is een kanker van B-lymfocyten.
AIDS: behandeling
HIV-infecties zijn nog steeds niet te genezen. Met moderne geneesmiddelen kunnen veel patiënten echter een grotendeels normaal leven leiden met een gemiddelde levensverwachting. Dit is echter alleen van toepassing als de ziekte vroegtijdig wordt ontdekt en behandeld. Aanvullende ziekten zoals hepatitis kunnen de behandeling bemoeilijken.
HIV & AIDS: medicijnen
HIV-therapie is afgestemd op elke patiënt afzonderlijk. In het laboratorium wordt het exacte type HI-virus bepaald om de juiste medicijnen te selecteren. De behandeling is alleen succesvol als de patiënt deze levenslang en regelmatig gebruikt.
De medische hiv-therapie beoogt
- om de symptomen te verlichten
- om de overgang naar een hoger stadium van ziekte te voorkomen,
- weer een stabiel immuunsysteem opbouwen,
- om een schadelijke, permanente activering van het immuunsysteem te voorkomen en
- om de besmettelijkheid te verminderen, dat wil zeggen het risico om anderen te infecteren.
Zeer actieve antiretrovirale therapie (HAART)
HIV-patiënten ontvangen een zeer actieve antiretrovirale therapie, kortom: HAART. Het bestaat uit een aangepaste combinatie van verschillende medicijnen. Er worden momenteel meer dan 20 geneesmiddelen gebruikt voor de behandeling van HIV. Het is belangrijk om ten minste drie geneesmiddelen te combineren om resistentie tegen HIV te voorkomen. De volgende medicijnen zijn beschikbaar:
- Reverse transcriptase-remmers (RTI): ze voorkomen dat het HI-virus zich vermenigvuldigt door het noodzakelijke enzym “reverse transcriptase” te remmen. Voorbeelden van werkzame stoffen: lamivudine, tenofovir, emtricitabine, efavirenz.
- Proteaseremmers (PI): ze voorkomen vermenigvuldiging van virussen door de hercompositie van virusdeeltjes te remmen. Een van deze middelen is atazanavir.
- Integrase Inhibitors (INI): ze voorkomen dat het virus zijn genetische informatie in het menselijke genoom van de gastheercel invoegt. Dan kunnen er geen nieuwe virussen ontstaan. Een vertegenwoordiger van INI is Raltegravir.
- Fusieremmers (FI): ze voorkomen dat het virus een menselijke cel infiltreert. Deze omvatten bijvoorbeeld enfuvirtide.
Waarom HIV nog niet te genezen is
Onderzoekers werken voortdurend beschikbare medicijnen bij om de behandeling van HIV verder te verbeteren. De ziekte is echter niet te genezen met een van de huidige actieve ingrediënten, omdat geen van hen alle virussen kan doden.
Redenen zijn onder meer het feit dat het virus in de cellen van de patiënt is verankerd en dat sommige organen, zoals het centrale zenuwstelsel voor geneesmiddelen, niet gemakkelijk toegankelijk zijn.
AIDS-behandeling: criteria voor therapie
Wanneer en in hoeverre een HAART wordt gestart, moet per geval voor elke patiënt worden besloten. Doorslaggevende factoren zijn bijvoorbeeld de huidige symptomen en de mogelijke bijwerkingen van een hiv-behandeling.
Maar er zijn ruwe richtlijnen wanneer een HAART aan te raden is. Dit is het geval wanneer de hiv-patiënt lijdt aan symptomen van categorie B of C.
Bij de therapiebeslissing wordt ook rekening gehouden met laboratoriumcriteria, bijvoorbeeld het aantal resterende helper-T-cellen (CD4-cellen): als hun waarde lager is dan 350 cellen per microliter (μl) bloed, wordt vaak een medicamenteuze therapie gestart.
Aids-behandeling: controles
Om te bepalen of de HAART succesvol is, wordt de patiënt elke twee tot vier maanden verbloed. Het wordt onderzocht op het aantal HI-virussen (virale belasting) en T-helpercellen.
Uiterlijk zes maanden na het begin van de therapie moet de virale belasting minder zijn dan 50 per microliter bloed. Als het hoger is, kan het nodig zijn om een andere combinatie van medicijnen te proberen.
Hiv en aids – wat u zelf kunt doen
De medicamenteuze behandeling is de basis van AIDS-therapie. Bovendien kunt u als patiënt nog meer doen voor uw gezondheid:
- Zoek een arts die een aids-specialist is en die u sympathiek vindt. Je zult lang door hem worden behandeld.
- Volg de instructies van uw arts. Neem uw medicatie volgens het schema. Als u de preparaten niet kunt verdragen, stop ze dan niet alleen, vraag uw arts om advies.
- Wees gevaccineerd tegen ziekten die u bovendien verzwakken of die ernstiger zijn vanwege een HIV-infectie, zoals griep (griepvaccin) of pneumonie (pneumokokkenvaccin).
- Rook niet en gebruik geen drugs. Dat zou je lichaam verder verzwakken.
- Eet veel fruit en groenten, evenals volle granen. Dit zal je immuunsysteem versterken. Als u problemen heeft met het maagdarmkanaal, neem dan contact op met een voedingsdeskundige.
- Vermijd voedingsmiddelen die ziekteverwekkers kunnen bevatten. Deze omvatten ongepasteuriseerde zuivelproducten, rauwe eieren, oesters, rauwe vis en rauw vlees. Was rauwe groenten en fruit grondig voor het eten!
- Regelmatig bewegen. Dit maakt uw lichaam niet alleen fitter, het helpt ook bij het voorkomen van een deel van de depressie die vaak voorkomt bij personen met hiv.
- Slaap goed genoeg – dit versterkt je immuunsysteem.
- Wees voorzichtig met huisdieren. Was altijd uw handen na het aaien van dieren en draag handschoenen bij het schoonmaken van de kattenbak of de knaagdierstal (ter bescherming tegen toxoplasmose).
- Ontspan regelmatig. Elke vorm van ontspanning zoals progressieve spierontspanning of autogene training is goed voor uw immuunsysteem.
- Was regelmatig je handen. Dit is vooral belangrijk bij het bereiden of eten van maaltijden.
- Zoek een AIDS-adviescentrum voor meer informatie over leven met HIV, hulp en zelfhulp.
AIDS: onderzoeken en diagnose
Raadpleeg uw huisarts als u zich zorgen maakt dat u bent geïnfecteerd met het HI-virus. Hij kan u vervolgens doorverwijzen naar een aids-specialist, zoals een internist met ervaring in infectieziekten.
anamnese
Eerst zal uw arts u in detail vragen naar uw medische geschiedenis (anamnese). Hij zal u de volgende vragen stellen:
- Had je onbeschermde seks?
- Injecteer je drugs?
- Heb je een medisch beroep?
- Was u in Zuidoost-Azië of sub-Sahara en had u fysiek contact met de lokale bevolking daar?
- Heb je de afgelopen weken griepachtige symptomen gehad?
Vervolgens zal uw arts u onderzoeken. Hij let op een mogelijke uitslag en scant uw lymfeklieren na vergroting Om een infectie met het HI-virus te bevestigen of uit te sluiten, wordt u bloed afgenomen voor een HIV-test.
HIV-test
De HIV-test, in de volksmond ook AIDS-test genoemd, is een bloedtest. Voor de zekerheid testen we in principe twee keer:
Test op antilichamen
De eerste test zoekt naar antilichamen tegen HIV. Antilichamen zijn componenten van het immuunsysteem die zich hebben gevormd als reactie op de ziekteverwekker. Ze passen precies eiwitstructuren op het oppervlak van de virussen en kunnen ze dus vinden.
Deze test begint ten vroegste drie weken en uiterlijk drie maanden na de infectie. Het resultaat is dan binnen enkele dagen beschikbaar. Dat is de reden waarom de procedure ook een snelle HIV-test wordt genoemd.
Test op antigenen
De tweede test detecteert alleen deze antigenen van het virus in het bloed van de patiënt. Het werkt pas ongeveer zes weken na de infectie.
Hoe veilig is de test?
Alleen wanneer beide tests bewijs leveren, is het testresultaat daarom “positief”, wordt de diagnose van HIV-infectie gesteld.
Een garantie dat u niet zelf bent geïnfecteerd, maar ook geen negatief testresultaat biedt. Omdat het tot drie maanden kan duren om antilichamen tegen HIV in het bloed te detecteren, biedt de test alleen veilige resultaten voor de periode van drie maanden.
Wanneer kun je getest worden?
Als u bang bent dat u op een bepaald tijdstip bent geïnfecteerd, is een test pas drie weken na deze gebeurtenis nuttig. Omdat zich ten vroegste antilichamen hebben gevormd.
HIV-test voor thuis
Sinds oktober 2018 kunt u thuis ook zelf een hiv-test uitvoeren. Het is net zo zinvol als een hiv-test bij de arts. Als het testresultaat positief is, ontbreekt het u aan een competente contactpersoon die u in de moeilijke situatie kan adviseren. Neem dan zo snel mogelijk contact op met uw arts of adviescentrum.
Meer informatie over dit onderwerp is te vinden in het artikel HIV-test
AIDS: infectie en risicofactoren
De oorzaak van hiv-infectie en aids is het hiv-virus. Het HI-virus behoort tot de familie van retrovirussen. Het HI-virus bestaat in wezen uit genetische informatie verpakt in een eiwitcapsule ingekapseld in een membraan. Het is ongeveer 80 tot 100 nanometer groot. Zoals alle virussen vertrouwt het op de cellen van organismen om zich te vermenigvuldigen. HI-virusgastheercellen zijn D4-helpercellen. Het injecteert erfelijke informatie in de vorm van een enkele RNA-streng. Voordat het kan worden gereproduceerd, moet het eerst worden omgezet in DNA. Een enzym dat hiervoor nodig is, de reverse transcriptase, levert ook het virus af.
HIV – hoe meedoen?
Alleen degenen die op de hoogte zijn van de transmissieroutes van HIV-transmissie kunnen zichzelf effectief beschermen tegen de AIDS-ziekteverwekker.
HIV-overdracht: seks zonder condoom
Bij onbeschermde geslachtsgemeenschap kunnen beide partners worden geïnfecteerd. In heteroseksuele relaties is de vrouw kwetsbaarder dan de man.
Bij onbeschermde anale geslachtsgemeenschap is het risico op HIV / AIDS-infectie bijzonder groot voor de ontvangende partner. Aan de ene kant kunnen kleine verwondingen optreden in het anale gebied die bloedcontact mogelijk maken. Anderzijds vergemakkelijkt de vloeibare film op het darmslijmvlies de opname van HI-virussen. De afgifte van HIV uit het darmslijmvlies is eenvoudig, zodat omgekeerd de binnenvallende partner ook kan worden geïnfecteerd.
Overdracht van HIV bij orale seks
HI-virussen komen voornamelijk voor in het ejaculaat en in het bloed. Daarom kan HIV worden overgedragen als er sperma of menstruatiebloed in de mond komt tijdens de geslachtsgemeenschap. In de vaginale afscheidingen of genotdruppels van de man vindt men het virus slechts in kleine hoeveelheden.
Dienovereenkomstig is het risico van overdracht van HIV via orale seks minder groot als alleen het plezier of de vaginale afscheidingen in de mond komen. Deskundigen bevelen echter ook veilige seks aan voor orale seks: AIDS (of HIV) is niet de enige seksueel overdraagbare aandoening die kan worden overgedragen.
Hiv-infectie: blijf je voor altijd besmettelijk?
Dankzij moderne medicatie is het in veel gevallen mogelijk om de zogenaamde virale belasting drastisch te verminderen. Als het onder de detecteerbaarheidslimiet is, kunt u waarschijnlijk niet langer anderen infecteren. Het is echter noodzakelijk om dit regelmatig te laten controleren, omdat de virale belasting op korte termijn weer kan veranderen. Vereisten zijn
- een behandeling die al meer dan zes maanden succesvol is
- medische controle om de drie maanden
- geen infectie met andere seksueel overdraagbare aandoeningen
AIDS – wie loopt er risico?
Sommige groepen mensen lopen een bijzonder risico om besmet te raken met HIV. U moet extra voorzichtig zijn om uzelf te beschermen.
- Mensen die seks hebben met veel verschillende mensen, hebben natuurlijk een verhoogd risico om besmet te raken met HIV en AIDS. Vooral in gevaar zijn mannen die seksueel actief zijn met mannen.
- Als iemand al lijdt aan een geslachtsziekte zoals chlamydia of syfilis, is het risico om besmet te raken met HIV ook verhoogd. De reden hiervoor is dat afweercellen die HIV binnenkrijgen vaker aanwezig zijn in het genitale kanaal voor dergelijke infecties.
- Het hoogste HIV-infectierisico voor mensen die drugs injecteren. Met behulp van dezelfde medicijnset als een geïnfecteerde persoon kan het HI-virus gemakkelijk worden overgedragen.
- Medisch personeel: een andere risicogroep is medisch personeel. Naaldletsel of prikletsel tijdens chirurgische procedures betekent dat artsen een verhoogd risico op infectie lopen. HIV wordt overgedragen in ongeveer één op de 330 medische steekwonden.
bloedtransfusie
In principe kan HIV-overdracht ook plaatsvinden via bloedtransfusies en orgaantransplantaties. Sinds 1985 worden bloedproducten en donororganen in Duitsland echter getest op HIV. Hiv-overdracht op deze manier is daarom tegenwoordig zeer onwaarschijnlijk. Het risico is minder dan 1 tot 3 miljoen. Personen die vóór 1985 bloedtransfusies hebben ontvangen, maar tot de HIV-risicogroep behoren.
HIV-overdracht tijdens de zwangerschap
Als een hiv-positieve of aids-zieke vrouw zwanger wordt, loopt het kind het risico op hiv-overdracht. Dit gevaar is vooral groot bij de geboorte, omdat bloed van moeders en kinderen rechtstreeks in contact kan komen door geboorteverwondingen.
Het risico is echter minder dan één procent als:
- de moeder wordt tijdens de zwangerschap consequent behandeld met anti-hiv-medicijnen
- het kind wordt geleverd door een keizersnede
- het kind krijgt na de geboorte een chemotherapeutische profylaxe (HIV-PEP)
Zonder deze maatregelen ligt de infectiekans voor het kind tussen de 15 en 20 procent.
HIV-overdracht tijdens borstvoeding
HIV-overdracht tijdens borstvoeding is mogelijk. Hiv-positieve moeders in Duitsland wordt daarom geadviseerd om hun kinderen geen borstvoeding te geven, maar om een injectieflacon te gebruiken. In derdewereldlanden met slechte voedselvoorziening moeten kinderen nog steeds borstvoeding krijgen. Het risico op ondervoeding en aanverwante ziekten en overlijden wordt hoger gewaardeerd.
Bescherming tegen HIV-overdracht
Om uzelf te beschermen tegen HIV-overdracht, moet u deze risicofactoren minimaliseren:
- Gebruik condooms: Gebruik altijd een condoom tijdens het vrijen. Veiliger vrijen is vooral belangrijk bij een nieuwe of onbekende partner. U beschermt uzelf dus niet alleen tegen HIV-overdracht, maar ook tegen andere geslachtsziekten zoals syfilis.
- Informeer de partner: Als u hiv-positief bent, moet u uw partner hierover informeren en moet u een condoom gebruiken tijdens seks! Dit vermindert het risico van besmetting van uw partner.
- Gebruik profylaxe: Een overdracht van HIV ondanks het condoom is echter mogelijk, zoals wanneer het scheurt of wegglijdt. In dergelijke gevallen moet u een arts raadplegen en de noodzaak van chemotherapeutische profylaxe bespreken.
- Profylaxe vóór blootstelling (PrEP): Bepaalde hiv-medicijnen worden nu ook voorgeschreven ter preventie. Ze vangen het virus op in het bloed voordat ze zichzelf kunnen implanteren. Ze worden ongeveer net zo veilig beschouwd als het gebruik van condooms.
- Bescherm tijdens orale seks: Om HIV-overdracht bij orale seks te voorkomen, moeten condooms of tanddammen worden gebruikt.
- Gebruik uw eigen medicijnkit: Als u medicijnen gebruikt, moet u altijd uw eigen, steriele medicijnkit gebruiken! Dit vermindert niet alleen het risico op aids-overdracht, maar het vermindert ook het risico op hepatitis C. Dus leen geen medicijnkits van kennissen.
- Draag handschoenen in de medische industrie: Als u op medisch gebied werkt, moet u altijd handschoenen dragen bij het omgaan met besmettelijk materiaal. Brillen, gelaatsschermen en ontsmettingsmiddelen verminderen ook het risico op HIV-infecties.
Wanneer moet men niet bang zijn voor hiv-infectie?
Over het algemeen is een HIV-overdracht bijna onmogelijk in dagelijkse, normale – niet seksuele – omgang met familieleden, vrienden of collega’s die HIV-positief zijn of ziek zijn met AIDS.
- Het is niet mogelijk om HIV over te brengen door te kussen.
- Zelfs wanneer handen schudden en knuffelen geen HIV is–Transmission.
- HIV / AIDS kan ook niet worden gedeeld door zwembaden, toiletten, handdoeken of beddengoed te delen.
- Zelfs contact met zweet of tranen van een besmette persoon leidt niet tot overdracht van HIV / AIDS.
- Zelfs insectenbeten kunnen niet worden geïnfecteerd, zelfs als het insect in kwestie eerder op een geïnfecteerd bloed heeft gezogen.
Voorkom hiv
Profylaxe na blootstelling (PEP)
Als u zich zorgen maakt dat u bent geïnfecteerd met het HI-virus, zoek dan onmiddellijk medisch advies en bespreek de mogelijkheid of noodzaak van PEP en de mogelijke bijwerkingen. Zelfs medisch personeel dat heeft gestoken of contact heeft gehad met bloed bij de zorg voor HIV-geïnfecteerde en AIDS-patiënten, kunnen PEP gebruiken.
U krijgt dan vier weken lang hiv-medicatie om de kans op infecties te verkleinen. Vaak wordt een drievoudige combinatie van de geneesmiddelen raltegravir, tenofovir en emtricitabine voorgeschreven. Andere combinaties kunnen echter ook worden gebruikt.
Smal tijdvenster:De PEP moet binnen 24 uur na de mogelijke infectie worden gestart, bij voorkeur binnen twee uur. U wordt op HIV getest op het moment dat u het medicijn voor het eerst gebruikt en na zes weken, drie maanden en zes maanden.
Profylaxe vóór blootstelling (PrEP)
HIV-negatieve personen die een hoog risico lopen besmet te raken, kunnen zogenaamde profylaxe vóór blootstelling voorkomen. Patiënten gebruiken een medicijn dat ook wordt gebruikt voor de behandeling van HIV en dat de werkzame stoffen emtricitabine en tenofovirdisoproxilfumaraat bevat.
De werkzaamheid is bewezen bij homoseksuele mannen met een riskant seksleven en vergelijkbaar met het gebruik van condooms. Het medicijn biedt echter geen bescherming tegen andere seksueel overdraagbare aandoeningen.
De profylaxe wordt meestal goed verdragen, maar kan de nieren beschadigen. Gebruikers moeten hun nierfunctie regelmatig laten controleren en om de drie maanden een hiv-test laten uitvoeren om infectie te voorkomen.
De medicijnen zijn sinds oktober 2017 op recept verkrijgbaar voor ongeveer 50 euro per 28 tabletten in deelnemende apotheken.
AIDS: ziekteverloop en prognose
Het verloop van HIV is verdeeld in verschillende fasen:
- Acute infectie: vanaf de zesde dag na de infectie tot zes weken als een koortsachtige infectie
- Onopvallende persistentie: jarenlang kan de infectie asymptomatisch blijven.
- Lymfadenopathie: gezwollen lymfeklieren die verschillende maanden duren.
- AIDS-gerelateerd complex (ARC): patiënten lijden aan ziekten die te wijten zijn aan een verzwakt immuunsysteem.
- AIDS: AIDS-bepalende ziekten zoals longontsteking of tuberculose komen voor (soms slechts decennia na besmetting met HIV).
De individuele stadia van HIV kunnen zeer divers zijn. Bij alle patiënten gaat het echter om het verzwakken en vernietigen van het cellulaire immuunsysteem.
AIDS prognose
Met de huidige behandelingsopties is de levensverwachting van HIV-positieve mensen in Duitsland ongeveer dezelfde als die van gezonde mensen. Dit is echter alleen van toepassing op jongere mensen die anders gezond zijn en beginnen met de therapie rond de leeftijd van 25.
Levensverwachting bij hiv en aids
Patiënten met andere aandoeningen zoals hepatitis B of C, ouderen of drugsverslaafden hebben een beperkte levensverwachting. In andere landen met een slechtere gezondheidszorg is de overleving van mensen met aids aanzienlijk verminderd.
HIV-vaccin
Hoewel intensief onderzoek wordt verricht, is er nog geen hiv-vaccin. De belangrijkste bescherming tegen HIV en AIDS is daarom het voorkomen van infecties.
Verdere informatie
richtlijnen:
- Richtlijn “antiretrovirale therapie van HIV-infectie” van de Duitse AIDS Society (2014)
- Richtlijn “HIV-therapie bij zwangerschap en bij aan HIV blootgestelde pasgeborenen” van de Duitse AIDS-vereniging (017)
- Richtlijn “Profylaxe na blootstelling van HIV-infectie” van de Duitse AIDS Society (2013)
Ondersteuning Groepen:
- Duitse aids-hulp